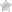Сердечная астма — это осложненное состояние, вызванное кардиологическими заболеваниями, которое сопровождается удушьем и резкой одышкой. Приступ может длится как несколько минут, так и несколько часов. В некоторых случаях сердечная астма может перерасти в отек легких, что особенно опасно для жизни пациента.
Обычно приступы сердечной астмы возникают в ночное время, когда тело пациента находится в горизонтальном положении и к его сердцу поступает несколько больше крови, чем днем. Кроме этого ночью увеличивается тонус блуждающего нерва, что также способствует развитию приступа. Больной может проснуться от чувства нехватки воздуха, удушья.
При этом у него возникает беспокойство, холодный пот, сухой кашель. В положении сидя с опущенными ногами пациенту становится несколько легче. Поэтому нередко больные с хронической сердечной недостаточностью предпочитают спать полусидя.
Характерно появление во время приступа цианоза (синюшности) губ, лица и ногтевых фаланг пальцев, выбухания вен в области шеи.
В дневное время приступы сердечной астмы могут провоцироваться физической нагрузкой, эмоциональными стрессами, и даже приемом пищи. Характерно, что перед развитием приступа, пациенты обычно ощущают чувство стеснения в груди или сердцебиение.
Механизм возникновения сердечной астмы
Сердечная астма возникает вследствие развития недостаточности кровообращения в левых отделах сердца. То есть иными словами левые отделы сердца начинают не справляться со своей работой, и их сократительная способность ухудшается. Повышается давление в легочных сосудах, так как поступление крови в левые отделы сердца затруднено.
В результате в крови накапливается углекислота и понижается содержание кислорода. На эти изменения реагирует дыхательный центр, и дыхание резко учащается, чтобы компенсировать кислородное голодание.
Большое значение имеет тот факт, что при увеличении объема циркулирующей крови (например, при физической нагрузке, горизонтальном положении) повышается возврат венозной крови к сердцу. А при хронической сердечной недостаточности, это провоцирует приступ сердечной астмы.
Следует отметить, что состояние дыхательной системы во время приступа практически не изменяется, то есть ведущее значение имеют именно сердечные механизмы. В отличие от бронхиальной астмы, во время приступа астмы сердечной имеет место затруднение вдоха.
Причины развития сердечной астмы
Следует отметить, что сердечная астма сама по себе не является самостоятельной болезнью, а лишь осложнением некоторых заболеваний.
Наиболее часто астму сердца вызывают:
- острый инфаркт миокарда (нарушается сократительная способность миокарда из-за некроза части сердечной мышцы, вследствие чего риск левожелудочковой недостаточности возрастает);
- постинфарктный кардиосклероз, особенно с формированием аневризмы левого желудочка(рубцовая ткань, образующаяся на месте некроза после инфаркта не обладает сократительной способностью. Чем больше область некроза, тем более ухудшается сокращение миокарда и возрастает риск появление перегрузки левых отделов сердца);
- гипертоническая болезнь с частыми кризами (при артериальной гипертензии возрастает нагрузка на левые отделы сердца, частые гипертонические кризы могут спровоцировать застой крови в малом круге кровообращения и привести к приступу сердечной астмы);
- атеросклеротический кардиосклероз (механизм этой болезни сходен с гипертонической болезнью, атеросклероз коронарных сосудов ухудшает кровообращение миокарда и способствует возникновению перегрузки левого желудочка);
- пороки сердца ревматического и врожденного характера (например, при сужении митрального клапана левое предсердие все время работает с перегрузкой, что может вылиться в острую недостаточность кровообращения в левых отделов сердца);
- кардиомиопатии, миокардиты (изменение функционального состояния миокарда приводит к ухудшению его сократительной способности и повышает риск развития сердечной астмы);
- заболевания почек и эндокринной системы, которые сопровождаются стойким повышением артериального давления (механизм тот же, что и гипертонической болезни);
- пароксизм мерцательной аритмии или трепетания предсердий также может стать причиной появления приступа сердечной астмы (неупорядоченность сокращений миокарда во время пароксизма аритмии может спровоцировать левожелудочковую недостаточность).
Что может спровоцировать приступ сердечной астмы
- сон в горизонтальном положении тела (увеличивается приток крови к сердцу, влияние блуждающего нерва);
- неадекватные физические нагрузки (повышается нагрузка на сердце, так как сердцебиение учащается и миокарду приходится работать с перегрузкой);
- эмоциональные стрессы и потрясения (стресс вызывает сердцебиение, повышение артериального давления и как следствие повышается нагрузка на миокард);
- прием пищи, особенно переедание (употребление жирной несбалансированной пищи является риском развития атеросклероза коронарных сосудов, во время обильной трапезы сердечная мышца работает с перегрузкой);
- приступ стенокардии (во время приступа стенокардии резко ухудшается питание миокарда, что приводит к ухудшению его сократительной способности);
- резкий подъем артериального давления (вызывает повышенную нагрузку левых отделов сердца, что может спровоцировать острую недостаточность);
- избыточное употребление жидкости более 2-2,5 литров в сутки (создает дополнительное количество жидкости в сосудистом русле и увеличивает нагрузку на сердце);
- вирусные или бактериальные инфекции с подъемом температуры (ухудшают работу сердечной мышцы и истощают компенсаторные возможности организма).
Число провоцирующих факторов довольно велико, поэтому чтобы снизить частоту появления приступов сердечной астмы необходимо избегать физический и эмоциональных перегрузок, придерживаться диеты. Сон в положении полусидя облегчит работу сердца во время сна.
Профилактика приступов стенокардии приемом нитропрепаратов поможет не только избежать неприятных ощущений, но и будет профилактикой появления сердечной астмы.
Регулярный контроль за уровнем артериального давления необходим каждому пациенту с гипертонической болезнью и тоже поможет снизить риск появления астмы сердца.
Как снизить риск появления приступов сердечной астмы
Специалисты едины в своем мнении — лечение сердечной астмы необходимо начинать с терапии того заболевания, которое привело к развитию данного осложнения. Нерегулярное лечение с эпизодическим приемом лекарственных препаратов не дадут нужного эффекта.
Только регулярная медикаментозная терапия и соблюдение рекомендаций кардиологов помогут в решении этой проблемы. Особенно важно соблюдение диеты и питьевого режима.
При сердечных заболеваниях крайне необходимо резко снизить количество употребляемой поваренной соли, так как она накапливается в сыворотке крови и притягивает жидкость на себя, тем самым провоцируя появление отеков и повышение артериального давления.
Очень важно соблюдение сбалансированной диеты, с исключением жирных, копченых, соленых и жареных блюд. Нарушение липидного обменаиграет не последнюю роль в развитии болезней сердца. Также пациентам важно разъяснить тот объем физических нагрузок, который им подходит. Курение больным с приступами сердечной астмы запрещено.
Обязательно использование препаратов, улучшающих работу сердца и мочегонных (диуретиков), которые помогут справится организму с излишками жидкости. Многие народные средства обладают таким эффектом и хорошо подходят для профилактики приступов сердечной астма.
При нарушениях ритма (постоянной форме мерцательной аритмии) пациенту назначаются сердечные гликозиды. Если причиной возникновения приступов сердечной астмы является стеноз митрального клапана, то при возможности назначают хирургическое лечение. Именно оно позволит избавить пациента от данного осложнения.
Если же приступ сердечной астмы возник, то только своевременное оказание медицинской помощи позволит предотвратить развитие отека легких.
Источник: http://heal-cardio.ru/2015/10/19/serdechnaja-astma-prichiny/
Сердечная астма. Как диагностировать заболевание?
Приступы сердечной астмы характеризуются ощущением острой нехватки кислорода, сухим кашлем, ортопноэ, тахикардией, возбуждением, высоким давлением и чувством приближающейся смерти.
Диагноз ставится на основе клинических проявлений, внешнего осмотра, рентгенографии, ЭКГ и анамнеза. Заболевание можно перепутать с бронхиальной астмой или другими недугами с похожими симптомами.
1. Факторы риска и абсолютный риск развития
Сердечная астма сигнализирует о недостаточности левого предсердия и желудочка. В результате сниженного тонуса возникают застойные явления и происходит нарушение кровообращения.
Астма сердца не является самостоятельным заболеванием, а выступает в качестве осложнений болезней, имеющихся на тот момент у пациента.
Самые распространенные и сопутствующие тому причины — это артериальная гипертензия и ишемия сердца. Их сочетание наблюдается в 75% случаев больных сердечной недостаточностью. К сердечной астме также предрасположены пациенты с пороками сердца, миокардитами и кардиомиопатиями.
Среди факторов, которые способствуют ухудшению и прогрессированию течения сердечной недостаточности, выделяют следующие:
- обострение основного сердечного заболевания;
- присоединение других сердечно-сосудистых болезней: инфаркта миокарда, инфекционного эндокардита, артериальной гипертензии, сбой сердечного ритма и других;
- сон в горизонтальном положении, при котором возрастает количество поступающей крови к сердцу и оказывается влияние блуждающего нерва;
- присоединение инфекционных заболеваний органов дыхательной системы с подъемом температуры тела, тромбозов и тромбоэмболии в системе легочной артерии, эндокринные заболевания, анемия;
- избыточный прием жидкости (более 2,5 литров в день), что создает дополнительный объем в сосудистом русле, увеличивая нагрузку на сердце;
- перенапряжение физическое и эмоциональное, сбой в пищеварении и плохое питание, авитаминоз, интоксикации;
- прием лекарственных средств с инотропных воздействием: верапамил, дизопирамид и другие.
Количество провоцирующих факторов очень велико, поэтому, чтобы уменьшить количество проявлений приступов сердечной астмы, следует избегать переизбытка эмоций и неадекватных перегрузок, придерживаться диеты.
Чтобы облегчить работу сердца на время сна, спать лучше в полусидячем положении.
Профилактические меры по снижения числа приступов стенокардии в виде приема нитропрепаратов поможет избежать проявлений сердечной астмы.
А регулярное контролирование уровня артериального давления рекомендуется каждому человеку с гипертонической болезнью. Все это поможет уменьшить вероятность возникновения сердечной астмы.
2. Признаки
Обычно приступ сердечной астмы происходит в ночное время. Больной чувствует сдавленность в грудной клетке.
Некоторые пациенты описывают подобное ощущение как «ребра, сдавленные поясом или обручем». Человек ощущает острую нехватку кислорода, которая нарастает в связи с появлением сухого давящего кашля.
Во время такого кашля можно наблюдать пенистые выделения с примесью крови.
Можно выделить следующие основные признаки сердечной астмы:
- сдавленность грудной клетки, ощущение стягивания груди обручем;
- сильный сухой давящий кашель;
- пенистые выделения, иногда с примесью крови;
- поверхностное дыхание по причине удушья;
- панический страх;
- шумное дыхание через рот;
- испарина на лице;
- изменение сердечного ритма.
Неглубокое дыхание, которое возникает в результате удушья, является причиной эмоционального возбуждения человека. Постепенно панический страх нарастает, больному кажется, что он вот-вот умрет. Он пытается принять вертикальное положение, что облегчает его общее состояние.
Днем также может случиться приступ — сначала появляется чувство сдавленности в груди, затем меняется сердечный ритм, учащается дыхание через рот. Причиной дневных приступов является физическая и эмоциональная нагрузка. Поэтому следует ограничивать нагрузки, не стоит торопиться подняться по лестнице, резко наклоняться вперед.
Не стоит и переедать, так как переполненность желудка может служить угрожающим фактом для жизни человека, который страдает от астмы сердца. Все будет зависеть от характера основного заболевания, которое спровоцировало возникновение сердечной астмы, и от того, в каком состоянии был больной на момент приступа.
3. Причины возникновения
Самая распространенная причина сердечной астмы — стеноз митрального клапана. Чаще всего болеют пожилые люди, особенно те, кто продолжительное время страдает ревматизмом. Также способствуют развитию астмы сердца такие заболевания:
- инфаркт миокарда;
- миокардит;
- острая коронарная недостаточность;
- постинфарктный кардиосклероз;
- аритмия мерцательная;
- кардиомиопатия;
- гломерулонефрит;
- осложнения после гипертонии;
- пароксизм мерцательной аритмии;
- заболевания почечные и эндокринной системы;
- пороки сердца аортальные.
Большинство из вышеперечисленных заболеваний не являются врожденными, поэтому, в первую очередь, говорят о нездоровом образе жизни, приеме алкоголя и курении, как о факторах, предрасполагающих и повышающих риск развития сердечной астмы.
4. Диагностика
Чтобы точно поставить диагноз и назначить курс необходимой терапии, следует верно диагностировать приступ сердечной астмы, не спутав ее с бронхиальной. К тому же похожие симптомы могут также быть при одышке и уремии, стенозе гортани, припадке истерии, медиастинальном синдроме. Точно поставить диагноз поможет:
- визуальный осмотр;
- клинические характеристики астмы сердца;
- анамнез;
- ЭКГ и рентгенография грудной клетки.
Сердечная аускультация во время приступа заболевания затрудняется из-за хрипов и шумного дыхания.
Хотя и с трудом, но все-таки процедура позволяет определить глухость сердечных тонов, акцент II тона легочного ствола, ритм галопа и признаки ключевого заболевания — нарушение сердечного ритма, несостоятельность сердечного клапана и аорты и других болезней.
Во время диагностики наблюдается частый и слабый пульс, повышение и снижение артериального давления. На момент прослушивания легких выявляются единичные сухие или влажные, а иногда рассеянные хрипы.
Рентгенограмма указывает на наличие признаков венозного застоя в малом круге, ухудшение прозрачности легочных полей, возникновение линий Керли, расширение и нечеткость корней легких.
С помощью ЭКГ во время сердечной астмы снижается амплитуда зубцов и интервала ST, возможны аритмии и симптомы коронарной недостаточности.
При проявлении заболевания, сопровождающемся рефлекторным бронхоспазмом, множеством свистящих хрипов и сильным выделением мокроты, чтобы исключить бронхиальную астму учитывают возраст первоначального проявления аритмии ( при астме сердца — возраст пожилой). А также исключается аллергический анамнез, хроническое воспалительное легочное заболевание и верхних дыхательных путей, острая или хроническая патология сердца или сосудов.
Если возник приступ сердечной астмы, только своевременное оказание помощи больному поможет избежать развитие отека легких. Качественное лечение и профилактика болезни поможет избежать возможных серьезных осложнений в будущем.
Источник: http://upheart.org/bolezni/patologicheskie-izmeneniya/serdechnaya-astma/kak-diagnostirovat.html
Сердечная астма
Сердечная (кардиальная) астма – тяжёлый клинический синдром, представляющий собой появление внезапных приступов удушья. Главная причина приступа сердечной астмы заключается в нарушении функционирования левой половины сердца (острая левожелудочковая недостаточность), возникающего чаще всего на фоне протекания заболеваний системы кровообращения.
Сердечная астма характеризуется снижением работоспособности миокарда и, как следствие, застойными состояниями в малом круге кровообращения. Последние становятся причиной острых нарушений в дыхательной и кровеносных системах.
К группе риска относятся лица старше 60, однако не исключено появление приступов в молодом возрасте, так как в последнее время наблюдается тенденция к увеличению случаев заболеваний сердечно-сосудистой системы среди молодёжи.
Сердечная астма причины
Определяющие причины при данном синдроме – острая левожелудочковая недостаточность, митральный стеноз (сужение митрального клапана), аортальная недостаточность.
Ухудшение работы левого желудочка ведёт к интерстициальному отёку лёгких, который вызывает нарушения в процессе газообмена в лёгких. Возникает одышка, существуют случаи развития рефлекторного бронхоспазма, также усугубляющие процесс дыхания.
Нарушения в работе левых отделов сердца могут быть вызваны наличием внутрипредсердного тромба или миксомы (внутриполостной опухоли сердца).
Данные патологические процессы обычно появляются при каком-либо заболевании системы кровообращения: миокардита, острого коронарного синдрома, аортальных пороков сердца, послеродовой кардиомиопатии, гипертонической болезни, аритмии, кардиосклероза, аневризмы сердца и др. Опасны пароксизмальные подъёмы артериального давления (АД) со значительной нагрузкой на миокард левого желудочка (отсюда его перенапряжение, например, в случае феохромоцитомы).
Риск выявления приступа сердечной астмы имеется при увеличении объёма кровообращения (лихорадка, физическая нагрузка), объёма циркулирующей крови (поступление в организм человека большого количества жидкости, при беременности), при нахождении больного в положении лёжа, сильном эмоциональном расстройстве. Во всех случаях увеличивается поступление крови к лёгким. Перед приступом больные часто ощущают дискомфорт в области груди в виде стеснения, чувствуется сердцебиение, возможен кашель.
В развитии сердечной астмы виновны и некоторые внесердечные причины: инфекционные заболевания (пневмонии, септициемии), острое нарушение кровообращения в мозге, острый гломерулонефрит (заболевание почек), тяжёлая зависимость от психоактивных веществ, бронхиальная астма и пр. Приступ может развиться как послеоперационное осложнение.
Сердечная астма симптомы
Основными признаками сердечной астмы во время бодрствования являются одышка, покашливание, ощущение стеснения в груди во время незначительной физической работы, при нервно-психическом напряжении или переедании, принятии горизонтального положения.
Однако в большинстве случаев приступ сердечной астмы застигает врасплох человека ночью, так как в процессе сна ослабляется адренергическая регуляция и повышается поступление крови к лёгким.
Больной просыпается от недостатка воздуха, нарастает одышка, которая переходит в удушье. Отмечается сухой кашель с отделением позднее прозрачной мокроты или мокроты розоватой окраски с прожилками крови.
Увеличивается частота дыхания – количество дыхательных движений 40-60/мин. при норме около 20/мин.
При приступе сердечной астмы человек вынужден принять вертикальное положение, садясь на кровать, так как в результате этого действия одышка уменьшается (ортопноэ), что приносит некоторое облегчение человеку.
Дышит больной через рот, речь затруднена.
В лёгких выслушиваются сухие хрипы со свистом (в случае бронхоспазма), мелкопузырчатые влажные хрипы (при прослушивании подлопаточной области, хрипы с обеих сторон или лишь с правой стороны).
Аускультация сердца становится трудоёмким процессом, так как при прослушивании отмечаются шумы и хрипы. Тем не менее, при прослушивании можно обнаружить глухость в сердечных тонах, одиночные хрипы или хрипы рассеянного вида.
Удается выявить признаки ведущего заболевания (несостоятельность клапанов сердца, аортальных клапанов; нарушение ритма сердца). Рентгенологическое исследование грудной клетки позволит обнаружить признаки застойных состояний крови в венах и превышенное содержание крови в малом круге кровообращения.
Прозрачны лёгочные поля, корни лёгких могут быть расширенными и нерезкими на рентгенограмме.
Внезапное пробуждение из-за приступа вызывает у больного возбуждённое состояние, чувство беспокойства, паники, перерастающее в страх перед смертью.
Поэтому зачастую больные сердечной астмой отличаются неадекватным поведением, что усложняет процесс оказания им первой помощи.
Осмотр больного позволяет обнаружить цианоз в районе носогубного треугольника, цианоз пальцевых фаланг, повышение диастолического АД, тахикардию.
Приступ сердечной астмы, как правило, длится несколько минут или же может затянуться до 2-3 часов. Частота приступов и их особенность зависят от протекания основного заболевания:
- в случае митрального стеноза приступы наблюдаются редкие из-за присутствия рефлекса Китаева (рефлекторное сужение просвета лёгочных альвеол, что затрудняет возникновение застоя в капиллярах, венозном русле)
- приступы при острой правожелудочковой недостаточности могут вовсе пройти.
Долгие приступы сердечной астмы вызывают появление «серого» цианоза, выступает холодные пот, набухают шейные вены. Отмечается нитевидный пульс и падение АД, больной чувствует упадок сил.
Сердечная астма лечение
При сердечной астме из-за повышения проницаемости капилляров осуществляется активное поступление плазмы в лёгочные ткани, особенно в периваскулярные, перибронхиальные пространства. В связи с этим развивается интерстициальный отёк лёгких. Результатом такого процесса становится нарушение вентиляции лёгких и нормального обмена газами между альвеолами лёгких и кровью.
Отдельная роль при возникновении приступа у нейрорефлекторных звеньев регуляции процесса дыхания, кровообращения в мозге. Возбуждение дыхательного центра ввиду нарушений в его кровоснабжении или отклонения рефлекторного характера (ответная реакция на импульсы из очагов раздражения) влечёт за собой развитие вегетативной симптоматики во время сердечной астмы.
В процессе лечения сердечной астмы необходимым является проведение дифференциальной диагностики этой болезни с бронхиальной астмой (а так же с острым стенозом гортани, медиастинальным синдромом, одышкой при уремии, истерическим припадком). Она по сравнению с сердечной астмой протекает с другими проявлениями аллергии.
Приступы сердечной астмы происходят с малыми изменениями в частоте дыхания, которое значительно затрудняется, и с удлинением времени выдоха. Мокрота при кашле по консистенции напоминает вязкую слизь. При выдохе отмечается набухание вен шеи, которое во время вдоха спадает. Имеют место признаки эмфиземы лёгких (перкуторно), сухие хрипы (при проведении аускультации).
Эффективно в дифференциальной диагностике проведение ЭКГ в момент приступа, изучение клиники сердечной астмы, сбор анамнеза больного, проведение объективного осмотра и рентгенографии грудной клетки.
Если невозможно оказание срочной врачебной помощи при приступе, неотложной терапией сердечной астмы занимается фельдшер, медсестра. Предварительная подготовка больного сводится к его удобному расположению (полусидя) и освобождению шеи, живота для облегчения дыхания.
После этого возможно применение следующих средств:
- введение Фуросемида внутривенно;
- применение наркотических анальгетиков (Пантопон, Морфин). Анальгетики вводятся в сочетании с Атропином, в случае тахикардии – вместе с Пипольфеном, Супрастином вместо Атропина;
- если развились бронхоспазм, отёк мозга и др. осложнения, используется нейролептанальгетик (Дроперидолом);
- при необходимости снижения нагрузки на малый круг кровообращения допускается кровопускание до 0,5 л крови;
- наложение жгутов (если нет противопоказаний);
- ингаляции кислорода длительное время, которые должны повторяться (проведение процедуры через этиловый спирт при помощи маски, носовых катетеров);
- корректировка АД (применение гипотензивных средств, использование мочегонных препаратов;
- использование сердечных гликозидов (Дигоксин, Строфантин).
Результат приступа сердечной астмы определяется, в основном, протеканием основной патологии, которая приводит к возникновению приступов.
Чаще всего прогноз сердечной астмы является неблагоприятным. Однако предупреждение повторения приступов возможно при проведении комплексного лечения и жестком соблюдении пациентом врачебных предписаний. В таком случае поддерживается нормальное состояние больного, работоспособность сохраняется в течение нескольких лет.
Проведение лечения хронической ИБС, артериальной гипертензии, недопускание развития инфекционных заболеваний, а также следование водно-солевому режиму являются основой профилактики сердечной астмы и её приступов.
Сердечная астма неотложная помощь
При первых признаках сердечной астмы следует вызвать скорую помощь, а в ожидании её приезда – оказать больному первую помощь.
Для снижения нагрузки на сердце, облегчения дыхания, больному придают полусидячее положение, также необходимо освободить горло и всё тело от сжимающих предметов одежды (расстегнуть ворот, расслабить пояс на животе, если таковой имеется и пр.). Больного лучше всего расположить у открытого окна для притока свежего воздуха. Рекомендуется сделать ванну для ног, что окажет успокаивающее действие на больного.
До приезда скорой следует всё время контролировать артериальное давление (если человек до случая с приступом сердечной астмы уже имел проблемы с сердечно-сосудистой системой, то в его доме с большой вероятностью будет присутствовать тонометр). Рекомендуется дать больному Нитроглицерин.
Таблетка держится сублингвально (то есть под языком), пока она полностью не растворится. По истечении 5 минут манипуляцию можно повторить, не больше 2-х раз. При наличии спрея с нитроглицерином следует отдать ему предпочтение.
Если препараты, содержащие Нитроглицерин, отсутствуют поблизости, дайте больному таблетку Валидола.
Эффективностью при первой помощи обладает наложение венозных жгутов, после 5-10 минут как больного привели в состояние полусидя. Если специальный жгут отсутствует, его роль может выполнить эластичный бинт, капроновый чулок. Жгуты накладываются одновременно в количестве 3-х штук: на обе ноги и руку.
При накладывании жгута на ногах его располагают в 15 см от паховой складки, на руке расположение жгута — в 10 см от плечевого сустава. Через 15 минут меняют местоположение одного жгута его накладыванием на свободную конечность.
Наложение жгутов применяется для создания застоя крови в конечностях, тем самым становится меньше нагрузка на сердце, уменьшается вероятность развития отёка лёгких.
Правильность наложения жгутов контролируется проверкой пульсации артерий, на которых пульс должен быть ощутимым при прощупывании ниже места расположения жгута. Конечность после сдавливания жгутом через несколько минут приобретает багрово-синюшную окраску.
Больной с приступом сердечной астмы должен быть госпитализирован в стационар, несмотря на то, удалось ли купировать приступ до прибытия медицинских работников скорой помощи. Основная причина развития приступа сердечной астмы будет обнаружена в больнице, после чего врач назначит соответствующее лечение.
Самолечение в домашних условиях и обращение к народной медицине строго запрещены. Это может повлечь осложнения заболевания или привести вовсе к летальному исходу.
Источник: http://vlanamed.com/serdechnaya-astma/
Сердечная астма
В организме человека кровоснабжение всех органов и систем осуществляется за счет малого и большого кругов кровообращения.
Малый круг охватывает приток венозной крови из правого желудочка сердца в легкие, насыщение ее кислородом в легочных альвеолах и транспортировку обогащенной кислородом крови по легочным венам до левого предсердия.
Далее кровь через левый желудочек поступает в аорту, разносясь по артериям всех органов, обеспечивая поступление в них кислорода, и после газообмена в тканях обедненная кислородом кровь через систему полых вен попадает в правое предсердие – это большой круг кровообращения.
Если в силу каких-то причин сердце не может справляться с перекачиванием крови, то возникает застой крови в органах большого и малого кругов кровообращения. Нарушение сократимости левых отделов сердца, а также механические препятствия току крови в них приводят к тому, что кровь не может протекать от легких к сердцу и застаивается в капиллярах и венах легочной ткани.
Повышенное кровенаполнение сосудов улавливается барорецепторами, расположенными в сосудистой стенке, а сигналы об этом передаются в дыхательный центр нервной системы. Наступает рефлекторная стимуляция центра, увеличивается частота дыхательных движений, что клинически проявляется одышкой и приступами удушья. Описанные процессы характерны для такого клинического синдрома, как сердечная астма.
Сердечная астма – это проявление острой левожелудочковой недостаточности, которое характеризуется застоем венозной крови в сосудах легочной ткани и клинически выражается в приступах выраженной одышки и/или удушья.
Иногда при отсутствии терапевтических мероприятий сердечная астма может перейти в кардиогенный (сердечный) отек легких, вследствие превышения критического уровня давления в легочных капиллярах, пропотевания жидкой части крови в альвеолы (легочные «пузырьки») с последующим вспениванием этой жидкости струей воздуха, проходящей при дыхании.
Сама по себе сердечная астма жизнеугрожающим состоянием не является, и даже способна купироваться самостоятельно, но иногда в течение нескольких минут может привести к развитию отека легких, что является угрозой для жизни пациента.
На рисунке изображено нарушение сократительной способности миокарда, при котором должный объем крови не может выбрасываться в аорту, в отличие от нормально работающего сердца (1), вследствие чего повышается давление в левом желудочке, затем в левом предсердии и легочных венах.
Причины сердечной астмы
Причинами сердечной астмы может стать любое кардиологическое заболевание, имеющее в своем исходе сердечную недостаточность.
Такими заболеваниями являются следующие:
- пороки сердца, чаще всего стеноз митрального клапана
- ишемическая болезнь сердца
- острый инфаркт миокарда
- постинфарктный кардиосклероз- аневризма левого желудочка
- артериальная гипертония, гипертонический криз
- пароксизм мерцательной аритмии
- миокардиты, постмиокардитический кардиосклероз
- кардиомиопатии (гипертрофическая, дилатационная, рестриктивная)- внутрисердечные тромбы- опухоль сердца (миксома)
- острый и хронический гломерулонефрит (в связи с развитием артериальной гипертонии)
На рисунке видно, что при гипертрофии миокарда объем желудочков уменьшается, вследствие чего кровь «застаивается» в предсердиях и в сосудах, впадающих в предсердия, в частности, в легочных венах.
Пусковыми факторами, способными спровоцировать повышение давления в легочных капиллярах, служат излишние психоэмоциональные или физические нагрузки у пациентов с перечисленными заболеваниями. Также эпизоды сердечной астмы могут появляться при беременности на фоне имеющихся кардиологических заболеваний, при лихорадке у пациентов с хронической сердечной недостаточностью.
Симптомы сердечной астмы
Предвестники сердечной астмы могут появиться еще за два – три дня до развития самого эпизода. Пациента на фоне повышенной нагрузки беспокоят слабость, повышенная утомляемость, чувство стеснения в груди, невозможность глубокого вдоха полной грудью.
Чаще всего приступ астмы появляется в ночное время суток в связи с тем, что в горизонтальном положении кровоток в легких замедляется, а венозный приток к сердцу увеличивается. Пациент не может уснуть или резко просыпается от того, что чувствует удушье, не может глубоко дышать.
Нарастает частота дыхательных движений, возникает сухой навязчивый кашель, иногда со скудной мокротой или с прожилками крови. Проступает липкий холодный пот, пациент может ощущать страх смерти. Развивается посинение носогубного треугольника и кожи пальцев (акроцианоз).
Пациент стремится принять положение ортопноэ — сидя с опорой на руки, так как в вертикальном положении венозный возврат крови к сердцу немного снижается, что может вызвать временное облегчение.
Пациенту необходимо помнить о том, что лучшим решением в подобной ситуации будет вызвать бригаду скорой медицинской помощи, так как только врач может сопоставить имеющиеся симптомы и необходимость госпитализации в стационар с лечебно – диагностической целью.
Диагностика сердечной астмы
Диагноз сердечной астмы можно предположить еще в процессе клинического осмотра пациента. В пользу его свидетельствуют характерные жалобы на учащенное дыхание и удушье у пациента с имеющимся кардиологическим заболеванием.
В редких случаях приступ сердечной астмы может возникнуть внезапно, на фоне полного физического благополучия в результате развития безболевой формы инфаркта миокарда, разрыва аневризмы левого желудочка, гипертонического криза без предшествующих субъективных ощущений.
При выслушивании органов грудной клетки определяются глухие сердечные тоны, акцент II тона в точке выслушивания аорты, неритмичные сердечные сокращения, патологические тоны и шумы, характерные для пороков сердца, мелкопузырчатые или сухие хрипы в нижних отделах легких или по всем легочным полям.
При прощупывании органов брюшной полости может отмечаться увеличенная печень, свидетельствующая о застое крови в органах большого круга кровообращения. Артериальное давление может быть повышенным, пониженным или оставаться в пределах нормы.
Появление влажного кашля с пенистой мокротой, влажных хрипов в легких свидетельствует о развитии отека легких, а резкое снижение АД — о развитии коллапса, что требует срочных лечебных мероприятий в условиях кардиореанимационного отделения.
Из дополнительных методов обследования назначаются следующие:
- ЭКГ позволяет выявить признаки перегрузки левого желудочка (смещение электрической оси сердца влево, высокий зубец R в левых грудных отведениях – V1 – 2, нарушение проводимости (полные или частичные блокады) по левой ножке пучка Гиса), признаки ишемии миокарда или острого инфаркта миокарда, признаки пороков сердца (изменения зубца Р, характерные для перегрузки правого или левого предсердия, гипертрофию миокарда желудочков и др).
- рентгенография органов грудной клетки показывает признаки усиленного легочного рисунка, обусловленного сосудистым компонентом, а также расширение тени сердца в поперечнике.Данных мероприятий на уровне приемного отделения кардиологического стационара достаточно, чтобы как можно быстрее госпитализировать пациента с сердечной астмой в отделение для проведения лечебно – диагностических мероприятий.
В отделении пациенту проводится дальнейшее обследование, включающее в себя следующие методы диагностики:
- эхокардиография (УЗИ сердца) позволяет установить более точный диагноз – порок сердца, острый или перенесенный инфаркт миокарда, аневризму левого желудочка, кардиомиопатию и другие заболевания, являющиеся причиной сократительной дисфункции миокарда левого желудочка. Также выявляются признаки гипо- или акинезии (снижения или отсутствия сокращения миокарда в определенных участках сердца), снижение ударного объема и фракции выброса левого желудочка, повышение давления в левом предсердии и легочных венах (легочная гипертензия).
- по показаниям может быть назначено МРТ сердца для уточнения локализации и степени поражения сердечной мышцы
- при купировании жизнеугрожающих симптомов назначается КАГ (коронароангиография) в экстренном порядке пациентам с острым инфарктом миокарда (не позднее шести часов от начала развития) для восстановления кровотока через закупоренную коронарную артерию, и в плановом порядке лицам с ИБС для решения вопроса о целесообразности проведения стентирования коронарных артерий.
Врачу необходимо помнить о том, как различать сердечную и бронхиальную астму.
При бронхиальной астме затруднен выдох (одышка экспираторного характера), дыхание свистящее, пациент не может откашлять трудноотделяемую стекловидную, вязкую мокроту, в легких выслушиваются сухие свистящие хрипы.
При сердечной астме затруднен вдох (одышка инспираторного характера), пациент не может вдохнуть полной грудью, дыхание шумное, беспокоит надсадный сухой кашель, мокроты нет или скудное количество с прожилками крови, в легких выслушиваются мелкопузырчатые или сухие хрипы.
Дифференциальная диагностика важна, потому что тактика лечения при этих заболеваниях существенно отличается.
Назначение мочегонных препаратов при сердечной астме оправдано, в то время как при бронхиальной астме их применение может значительно утяжелить состояние пациента.
Это связано с тем, что мочегонные выводят жидкость из организма, поэтому мокрота в бронхах становится еще более вязкой и густой, окончательно закупоривая их просвет.
Лечение сердечной астмы
Лечение сердечной астмы проводится в кардиологическом или терапевтическом стационаре, при необходимости – в реанимационном отделении.
На догоспитальном этапе, ожидая приезда бригады скорой медицинской помощи, пациент или его близкие могут облегчить состояние следующим образом.
Пациенту следует занять удобное положение в постели сидя с опущенными вниз ногами, измерить артериальное давление домашним тонометром, открыть окно для притока свежего воздуха, под язык необходимо положить и рассосать 1 – 2 таблетки нитроглицерина через каждые пять минут в течение 15 минут под контролем давления (если давление ниже 90/60 мм рт ст, принимать нитроглицерин нельзя) для расширения легочных и коронарных сосудов, нужно организовать горячую ножную ванночку, опустив в таз с горячей водой стопы и голени. Это нужно для того, чтобы вены ног расширились и вместили в себя большее количество крови, тем самым уменьшив приток крови к сердцу.
По приезду врача, после транспортировки пациента в больницу и госпитализации проводится терапия следующими группами препаратов:
- нитроглицерин внутривенно уменьшает венозный приток крови к сердцу,
- лазикс или фуросемид внутривенно выводит жидкость из организма, способствуя уменьшению объема циркулирующей крови, и в легочных сосудах в том числе.
Эти препараты, так же как и нитроглицерин, способствуют снижению артериального давления, поэтому при низком уровне АД у пациента терапию необходимо проводить вместе с препаратами, повышающими тонус сосудов и АД, например, с мезатоном, допамином и другими кардиотоническими препаратами, — строфантин внутривенно применяется для улучшения сократимости сердечной мышцы, и для восстановления нарушений сердечного ритма, например, при пароксизме мерцательной аритмии, — эуфиллин внутривенно является спазмолитиком, расслабляет гладкую мускулатуру, в том числе и в сосудистой стенке, что необходимо для улучшения легочного кровотока, — могут назначаться наркотические анальгетики (производные морфина) для купирования болевого синдрома при инфаркте и для уменьшения активности дыхательного центра, а также нейролептики (дроперидол) с целью устранения паники, страха смерти и предупреждения угнетения дыхания,- терапия основного заболевания (коррекция гипертонии, нарушений ритма, лечение инфаркта миокарда, пороков сердца и т. д.)
Образ жизни с сердечной астмой
Для пациента, перенесшего приступы сердечной астмы, актуальны мероприятия, направленные на профилактику повторных приступов. К ним относятся:
- исключение стрессов, ограничение значимых физических нагрузок- организация правильного распорядка дня с достаточным по продолжительности ночным сном (не менее 8-ми часов) и с отдыхом в дневное время- организация правильного питания с исключением алкоголя, кофе, сигарет, жирной, острой, жареной пищи; с ограничением употребления поваренной соли, выпиваемой жидкости, жиров животного происхождения, жирных сортов мяса, рыбы и птицы; с повышенным содержанием в рационе кисломолочных изделий, а также свежих фруктов, овощей, круп, растительных масел как источников растительных белков, углеводов и жиров- регулярный прием назначенных врачом препаратов, своевременное посещение лечащего врача
- работоспособность пациента при отсутствии инвалидности по основному заболеванию может быть восстановлена после выписки из стационара согласно обычным срокам временной нетрудоспособности по больничному листу.
Осложнения сердечной астмы
Без лечения осложнением приступа сердечной астмы является переход ее в стадию альвеолярного отека легких, что относится к жизнеугрожающим состояниям.
Профилактикой отека является своевременное оказание неотложной помощи и госпитализация в стационар с тщательным обследованием и лечением основного заболевания.
Прогноз
Без оказания медицинской помощи прогноз может быть неблагоприятным, так как высока вероятность перехода сердечной астмы в отек легких, что может привести к летальному исходу.
При успешном купировании приступа и регулярном приеме препаратов, назначенных по поводу основного заболевания с целью уменьшения прогрессирования венозного застоя в легких, прогноз благоприятен.
Источник: http://www.medicalj.ru/diseases/cardiology/1233-serdechnaya-astma