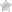Изменение естественного цвета кожи вокруг глаз не вызывает каких-либо физических неудобств, но считается недостатком с эстетической точки зрения, так как придает их обладателю уставший и нездоровый вид.
Причины желтизны кожи вокруг глаз. Возможные болезни. Как вернуть коже здоровый вид
При появлении некрасивых кругов в периорбитальной зоне в первую очередь предпринимаются попытки их удаления с помощью различных домашних и фабричных препаратов или маскировки средствами декоративной косметики.
Основные причины появления желтизны вокруг глаз
Так как кожа век является очень тонкой и чувствительной, ее здоровье является показателем нормальной работы всего организма.
В связи с этим первостепенное значение имеет тщательный анализ причины появления желтизны вокруг глаз и внесение соответствующих корректировок в образ жизни, питания, а возможно, и медикаментозное лечение.
В большинстве случаев причины появления этого недостатка банальны и связаны с неправильным образом жизни, однако бывают и случаи, когда это является симптомом какого-либо заболевания, о чем следует знать.
Неправильное питание
Сбалансированное питание – залог здорового цвета кожи у здорового человека.
Погрешности рациона, заключающиеся в нехватке необходимых организму минералов и витаминов, недостаточное количество потребляемой жидкости, вызывающее обезвоживание со временем вызывают ухудшение общего состояния организма.
Очищение крови, поступающей от всех органов от токсинов и шлаков, обеспечивает печень.
При появлении в ней застойных явлений происходит расширение сосудов и нагнетание форменных элементов крови, в том числе эритроцитов, которые, накапливаясь и склеиваясь между собой, провоцируют появление желто-коричневых теней вокруг глаз.
Постарайтесь подобрать рацион питания, при котором печень работала бы в наиболее щадящем режиме.
Избегайте острой, соленой и жирной пищи, а также консервированных продуктов, отдавайте предпочтение вареным и сырым овощам и фруктам. Обязательно выпивайте достаточное количество предварительно подогретой чистой воды (порциями по 150-180).
Будьте осторожны! Соблюдение диет без предварительной консультации со специалистом, в особенности, если они направлены на резкое снижение веса, может привести к серьезным нарушениям в работе внутренних органов и возникновению различного вида патологий.
Круги в зоне вокруг глаз или подглазничной области в этом случае – неизбежное явление.
Постоянное недосыпание, переутомление
Недосыпание сопровождается перманентным перенапряжением глазных мышц, вследствие чего является одной из наиболее частых причин появления кругов возле глаз.
Помимо этого, нерациональный режим работы и отдыха, связанный с недостатком сна является одной из возможных причин нарушения функций сердечно-сосудистой и нервной систем.
Недосыпание и хроническое переутомление вызывают гипоксию, провоцируют гиперперфузию (увеличение кровотока) и переполнение сосудов кровью, способствуя тем самым образованию темных кругов, со временем приобретающих желтоватый или коричневатый оттенок.
Вредные привычки
Курение и употребление алкоголя вызывают ухудшение внешнего вида. Одной из первых страдает наиболее тонкая и уязвимая кожа периорбитальной области. Это связано с тем, что:
Курение, алкоголь, стрессы и недосыпание относятся к тем основным причинам, которые провоцируют появление желтизны вокруг глаз. В этом случае оттенок приближен к коричневым тонам.
- Никотин и этанол вызывают кислородное голодание клеток кожи, в ней приостанавливается воспроизводство волокон коллагена.В результате ухудшается тургор, кожа начинает быстро иссушаться, тускнеть и приобретать желтоватый оттенок.
- Желтизна вокруг глаз, причины которой кроются в злоупотребление алкогольными напитками, является признаком развития хронического гепатита, вызванного постоянной интоксикацией клеток печени.
Стрессы
Появление синюшной или коричневатой окраски кожи вокруг глаз может быть проявлением индивидуальной реакции организма на стресс.
Это приводит к разнообразным нарушениям работы организма и обострению имеющихся хронических заболеваний и немедленно отражается на коже.
Постоянные стрессовые ситуации, при которых происходит излишнее выделение кортизола, провоцируют увеличение кровотока и сужение сосудов, сопровождающееся микроразрывами капилляров век. Внешне проявляются в виде кругов синюшного цвета, со временем приобретающих желто-коричневый оттенок.
Кислородное голодание
Чаще всего гипоксия проявляется хронической усталостью и изменением (потемнением или пожелтением) цвета кожи, особенно в области глазниц.
Другие причины желтизны вокруг глаз
Менее часто причинами появления желтых кругов становятся болезни инфекционного и неинфекционного происхождения, наследственность и индивидуальная реакция организма на некоторые раздражители.
Сузить круг возможных причин появления желтизны вокруг глаз можно с помощью нехитрого способа:
- положите пучки пальцев на скулу, слега нажмите на нижнее веко и потяните вниз;
- задержите пальцы в таком положении на 30 секунд;
- отпустите пальцы и сделайте анализ изменений цвета кожи под глазами в соответствии с таблицей:
| Изменение цвета кожи | Возможные причины появления желтизны под глазами |
| Потемнение | Генетическая предрасположенность или возрастные изменения |
| Посветление | Излишнее скопление крови в периорбитальной области |
| Без изменений | Избыток пигмента, аллергия или чрезмерное УФ-излучение |
| Круги стали менее выражены, но не исчезли совсем | Избыток пигмента, проблемы с сосудами |
Наследственность (генетическая предрасположенность)
Желтизна вокруг глаз, причина появления которой заложена генетически, обычно проявляется еще в детстве и не требует лечения. Она характеризуется повышенным количеством меланина в коже данной области и присуща преимущественно азиатам, чернокожим и вообще людям с темным тоном кожи.
Воздействие ультрафиолетовых лучей
Повышенная чувствительность кожи к UV-лучам является возможной причиной возникновения коричневатых кругов около глаз.
Чрезмерное ультрафиолетовое излучение повреждает капилляры и может вызвать гиперпигментацию кожи, локализующейся преимущественно на коже век.
Аллергическая реакция
Изменение цвета кожи в зоне вокруг глаз — возможная реакция на воздействие аллергена, проникающего через слизистую оболочку глаз или дыхательных путей.
Возникающий при этом зуд побуждает человека тереть веки, что, в свою очередь, усиливает воспаление и стимулирует более активную работу меланоцитов. В результате усиливается пигментация.
После исключения контакта с раздражителем и приема антигистаминных препаратов, признаки аллергии, в том числе излишняя пигментация кожи возле глаз обычно исчезают.
Таким является, например, нейродермит, объединяющий группу заболеваний неврогенно-аллергического характера, развивающийся у лиц с наследственной предрасположенностью и характеризующийся периодическими обострениями.
Злоупотребление продуктами с высоким содержанием каротина
Рацион питания, включающий большое количество каротинсодержащих продуктов может спровоцировать так называемую «ложную желтуху», при которой, несмотря на пожелтение кожи, белки глаз не изменяют окраску и остаются светлыми в отличие от заболевания настоящей желтухой.
Овощи и фрукты, богатые каротином имеют, как правило, ярко-оранжевую окраску — это апельсины и мандарины, тыква, морковь и пр.
Желтизна вокруг глаз, причины появления которой заключаются в злоупотреблении продуктами с высоким содержанием каротина иногда наблюдается у взрослых, в основном у тех, кто соблюдает жесткую монодиету с преимущественным употреблением в пищу каких-либо из этих овощей или фруктов.
Нарушение в работе внутренних органов
Изменение цвета кожи возле глаз – симптом, характерный для широкого круга заболеваний. Появление желтого и коричневатого оттенков в большинстве случаев связано с нарушениями в работе печени, желчного пузыря и желчевыводящей системы, которые к тому же могут являться следствием других системных заболеваний.
Обратите внимание! Переносица, область виска и нижнее веко являются зоной проекции печени и желчевыводящих путей на лице и появившаяся желтизна вокруг глаз – причина задуматься об их здоровье.
Такое нарушение естественной окраски кожи часто связано с повышенным уровнем билирубина в крови. При высокой концентрации билирубин просачивается в ткани и придает им серовато-желтый оттенок.
Пожелтение кожи наблюдается при застойных явлениях в печени, возникающих при развитии патологий сердечно-сосудистой системы. Такими болезнями являются:
- митральный стеноз;
- перикардит;
- недостаточность трехстворчатого клапана.
Гепатит и другие болезни
Пожелтение кожи возле глаз является одним из симптомов заболевания гепатобилиарной системы, которое может носить как инфекционный, так и неинфекционный характер.
Важно помнить! Если помимо кругов желтого или коричневатого цвета вокруг глаз вы обнаружили пожелтение кожи и слизистой на других участках (кожа ладоней, язык) и, в особенности, отмечается пожелтение склер, необходимо немедленно обратиться к специалисту-гастроэнтерологу, так как это может свидетельствовать о заболевании гепатитом.
Формы гепатита
| Инфекционные (вирусные) формы | Неинфекционные формы |
| Вирусный гепатит A, B, C, D, E, F, G | Токсический гепатит (алкогольный, лекарственный и при отравлении различными химическими веществами) |
| Бактериальный гепатит | Лучевой гепатит |
| Паразитарный гепатит | Аутоиммунный гепатит, как следствие дефекта работы иммунной системы |
Если вы заметили пожелтение кожи вокруг глаз, не стоит впадать в панику, так как это не обязательно связано с наличием патологии в организме.
Оно может быть обусловлено рядом факторов, не связанных с болезнью, таких как неправильный образ жизни, генетическая предрасположенность, индивидуальная реакция организма на аллергены.
В первую очередь нужно устранить первопричину возникновения такого дефекта, а потом заниматься удалением желтизны путем проведения различных косметических мероприятий.
Источник: https://womane.ru/prichiny-zheltizny-kozhi-vokrug-glaz-vozmozhnye-bolezni-vernut-kozhe-zdorovyj-vid.html
Желтые пятна на веках глаз — причины и лечение в Москве
Плоская, немного возвышающаяся над уровнем кожи бляшка во внутреннем углу глаза, называется ксантелазмой или плоской ксантомой век. Как правило, подобные желтые пятна на веках имеют лимонный оттенок и располагаются на верхнем веке.
Возникновение их, как правило, сопровождается нарушением общего липидного обмена по типу гиперхолестеринемии или гипергликемии и нередко сочетается с появлением желтых пятен в других частях тела. На сегодняшний день, точная причина заболевания не изучена.
Симптомы и проявления
Плоские множественные или единичные пятна желтого цвета, локализованные на веках, имеют различный размер (от горошины до фасолины) и мягкую консистенцию. Нередко они сливаются, образуя бугристые элементы. Как правило, пятна беспричинно появляются у женщин (реже у мужчин) среднего либо пожилого возраста и долгое время остаются без явных изменений.
По цвету пятна напоминают солому, иногда с оранжевым оттенком и немного выступают над уровнем кожи. Обычно, обнаруживается 2-3 небольших бугорка на верхнем веке во внутреннем углу глаза. В других случаях пятна могут заходить на переносицу или даже пересекать все веко в виде желтой полосы неправильных очертаний.
Желтые пятна могут появиться и на нижнем веке, правда, в этом случае поражение не бывает изолированным. На нижнем веке желтые пятна, также появляются у внутреннего угла глаза, в ряде случаев образуя сплошную полосу.
Поверхность их совершенно гладкая, с нормальным эпидермисом и выделяется лишь своим желтоватым оттенком.
Развитие ксантом крайне медленное и незаметное, не вызывает каких-либо субъективных ощущений, но продолжается неуклонно.
Образование подобных пятен, связано с нарушением липидного обмена. При этом, в случае локализованной их формы, выявить нарушение жирового обмена обычно не удается, хотя пациенты, как правило, страдают метаболическим синдромом, диабетом или гипертонией.
Лечение
Специальных средств лечения желтых пятен на веках нет. Однако возникновение их нередко связано с диабетом, болезнями печени и пр., в связи с этим, прежде всего необходима компенсация основного заболевания.
Хотя никакой опасности подобные пятна не представляют и не могут перерождаться в злокачественные опухоли, все же они являются довольно неприятным косметическим дефектом.
В этой связи, пациентам рекомендуется хирургическое удаление таких образований, которое могут провести только специалисты.
Для этого, обычно применяется хирургическое иссечение образований или их электрокоагуляция. Удаление выполняют под местной анестезией (раствор новокаина, раствор тримекаина), посредством ножниц и пинцета отсепаровывая бляшки.
Далее, края раны сводят (когда позволяют запасы кожи) и обрабатывают полуторахлористым железом. Данное вещество, образует прочный струп и рана затягивается не более 7-10 дней.
Когда слившиеся желтые пятна имеют большую площадь, после отсепаровывания, раневой край прижигают электрическим током посредством диатермии.
Раневую поверхность смазывают раствором перманганата калия или бриллиантовым зеленым. При иссечении крупных образований с избытком кожи (нависающие складки), показано наложение шва волосом.
Пациентам с гиперхолестеринемией и гиперлипемией рекомендуют диету, при которой резко ограничивается потребление животных жиров, с заменой их на жиры растительного происхождения.
Также назначаются лекарственные средства с гипохолестеринемическим, липотропным действием: цетамифен на 1-3 месяца (противопоказание — обтурационная желтуха); пармидин на 4 месяца; линетол на 1-1,5 месяца; липоевую кислоту на 3-4 недели; липамид на 3-4 недели; диоспонин (циклами по 10 дней); арахиден на 2-3 недели; клофибрат (противопоказания -нарушения функций почек, печени, камнях в желчном пузыре или протоках); метионин на 20-30 дней.
Рекомендуются отвары лекарственных средств растительного происхождения, с липотропным и желчегонным действием (противопоказанием для последних служат обтурационные процессы желчевыводящих путей). Как правило, это корень одуванчика, кукурузные рыльца, березовые почки, плоды шиповника, сок подорожника, цветки бессмертника и пр.
При наличии показаний применяют тиреоидин, инсулин. Назначают витаминотерапию: аскорбиновую и никотиновую кислоты, пиридоксин, холина хлорид, цианокобаламин, кальция пангамат. Положительное воздействие, также оказывают фосфолипиды эссенциале.
Сложности в лечении могут возникать при первичном гиперхолестеринемическом ксантоматозе, который относится к наследственным липидозам. Его проявления могут отмечаться даже в первый год жизни ребенка и в дальнейшем очень часто сочетаются с тяжелыми патологиями сердечнососудистой системы, иногда с поражениями внутренних органов (болезни печени), костной системы (развитие костных кист).
Лицам, имеющим желтые пятна на веках, рекомендуется ограничивать прием жирной пищи.
Профилактика заболевания
С целью профилактики возможных рецидивов заболевания, особенно при общей липемии, обязательно соблюдение определенного пищевого режима. Пациентам показана молочно-растительная диета, с полным исключением жирных сортов мяса, резким ограничением продуктов с быстрыми углеводами: сливочное масло ограничивается до 25 г ежедневно, растительное — до 75 г.
Среди прочих рекомендаций – избежание нарушения кожных покровов, так как в местах травматизации нередко появляются плотные множественные желтые узелки и опухолевидные узловатости, которые длительное время продолжают существовать и очень редко самопроизвольно регрессируют.
При выявлении желтых пятен на веках, пациентам показано лечение и динамическое наблюдение у офтальмолога.
При локализации подобных образований на других частях тела, необходимо постоянное наблюдение у терапевта, так как возможно развитие раннего атеросклероза и ишемической болезни сердца, повышается риск инфаркта миокарда.
Также противопоказаны высокие физические нагрузки, что обязательно учитывать при выборе профессиональной деятельности.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста.
Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения и проведут грамотное лечение выявленных патологий.
Источник: https://mgkl.ru/symptomi/zheltye-pyatna-na-vekakh-glaz
Ксантелазма век: фото, лечение народными средствами в домашних условиях, удаление и цены, отзывы
Появление на коже всевозможных образований может быть сигналом о существующих, но ещё необнаруженных заболеваниях. Внимательное отношение к изменениям на коже поможет вовремя поставить диагноз и предостеречь от неприятных сюрпризов.
Что такое ксантелазма век?
Заболевание, при котором на веках появляются бляшки желтоватого цвета, выступающие над поверхностью кожи, имеет название ксантелазма.
На фото изображена ксантелазма века у мужчины
Образование может быть единичным или состоять из группы бляшек. Чаще патология локализуется в уголке глаза на верхнем веке.
Причины возникновения
Почему появляются жёлтые образования в области век, у специалистов нет полной ясности. Замечены определённые совпадения и закономерности.
Например, чаще это явление посещает людей:
- с нарушением обмена веществ, наличие ксантелазмы совпадает с констатацией, что у больного имеются сбои липидного обмена;
- имеющих ожирение,
- страдающих сахарным диабетом,
- с заболеваниями печени,
- с проблемами поджелудочной железы.
Исследования показали, что появление ксантелазмы может сигнализировать о проблемах сердца, риска инфаркта миокарда, возможного атеросклероза. Бывают случаи наследования заболевания от родителей.
Бляшки на ощупь мягкие. Цвет их соломенный, иногда он может быть ярче, ближе к оранжевому тону. Поверхность образований чаще гладкая, может быть и неровная.
Несколько бляшек могут сливаться в ленту, проходящую по верхнему веку. Бляшки бывают и на нижнем веке. Чаще такая локализация у ксантом.
Анализ клеток ксантелазмы и ксантомы показывает, что они идентичные. Разница в том, что ксантелазмой называют бляшки, образовавшиеся на верхнем веке, а ксантомы возникают в любом месте тела.
Ксантелазма – доброкачественное образование и ни разу не было зафиксировано случая перерождения её в злокачественную опухоль. Болезненных ощущений или другого беспокойства от появления бляшек пациенты не испытывают.
Возникновение бляшек специалисты рассматривают как фактор, говорящий о возможных нарушениях в организме, особенно в липидном обмене, однако бывают случаи, что это не подтверждается.
Ксантелазма проявляется у людей преимущественно в пожилом возрасте, замечено, что чаще у женщин. Образование несёт больше косметический дефект, другой угрозы не обнаружено.
Появление бляшек происходит без каких-либо предварительных симптомов. Образования развиваются медленно. Из маленькой горошинки ксантелазма в отдельных случаях увеличивается до размеров большой фасолины.
Диагностика
Для определения заболевания ксантелазма большей частью специалисты полагаются на внешний осмотр.
Для диагностики применяют предметное стекло.
Надавливая им на участок бляшки, достигают его обескровливания, что помогает чётче рассмотреть цвет образования.
Бляшки имеют очень характерные признаки. При обнаружении ксантелазмы назначают анализ крови на содержание холестерина. Этот показатель обозначит, есть ли нарушение липидного обмена.
Бляшки ксантелазмы сами не исчезают. На них воздействуют через поиск и лечение первопричины их возникновения. Пролечивая нарушения, которые могли привести к возникновению бляшек, производится создание условий с предпосылкой, что после удаления образований, они, возможно, не появятся снова.
Бляшки ксантелазмы удаляют, потому что хоть они и ведут себя безобидно, косметический дефект от их присутствия создаётся.
Варианты удаления:
- Криодеструкция. На бляшку наносят жидкий азот на несколько секунд. Время воздействия определяет врач. Температура вещества при нанесении на ксантелазму – 196 градусов. В результате воздействия происходит деструкция клеток новообразования.
- Лазером. Лазерным лучом воздействуют только на бляшку ксантелазмы. Происходит щадящее удаление образования без травмирования окружающих тканей и грубых следов вмешательства. Преимущества метода:
- Процедура безболезненная, бескровная.
- Способ безопасный, исключает возможность инфицирования ранки.
- Не оставляет рубцов.
- Нет послеоперационного периода.
- Радиоволновым методом. Операция происходит бесконтактно и бескровно. Метод безопасный. Под воздействием высокочастотных волн на кончике инструмента происходит нагревание и испарение клеток новообразования. Процедура безболезненная.
- Применяют оперативное вмешательство. Иссечение узелков делают после проведения местной анестезии. Бляшки отделяют при помощи ножниц и пинцета. Соединение краёв ранки производят, сводя их пинцетом и намазывая края тканей полуторахлоровым железом. Заживление ранки после удаления ксантелазмы происходит примерно через неделю. Если удалялась бляшка большого размера, то после её отделения края раны прижигают, применяя электрический ток.
- Методом электрокоагуляции. Применяют совместно с хирургическим методом. После удаления бляшки края раны соединяют и прижигают с помощью электрода. В результате появляется на месте соединения краёв корочка. Она отпадает через неделю, оставляя еле заметный след.
Цена
В разных центрах стоимость процедур несколько различается, поэтому в таблице приведены примерные цены. Ксантелазма может быть разных размеров, клиники указывают минимальную и максимальную стоимость операции.
| Наименование процедуры | Стоимость, руб |
| удаление лазером | 300 ÷ 5000 |
| криодеструкция | 260 ÷ 2065 |
| радиоволновое воздействие | 300 ÷ 600 |
| хирургическое вмешательство | 2000 ÷ 5000 |
| электрокоагуляция | 540 ÷ 1800 |
Отзывы о лазерном удалении
Пациенты, которые прошли процедуру удаления ксантелазмы лазерным лучом отмечают, что высокий класс техники и доброе отношение медперсонала оставляет хорошее впечатление. Операция не вызывает болезненных ощущений. Процедура проходит быстро, бескровно.
О том, как удаляют новообразование лазером можно посмотреть в данном видео, таким же путем избавляются от ксантелазмы:
Где можно провести удаление?
Есть большое количество клиник, в которых производят удаление новообразований, в том числе и ксантелазмы лазерным лучом. Эти заведения занимаются лазерной косметологией, имеют в своём штате специалистов высокой квалификации и новейшее оборудование.
Народные средства в домашних условиях
Если принято решение поддержать здоровье при помощи народной медицины, необходимо это согласовать со специалистом, который наблюдает пациента по поводу ксантелазмы. Настои из трав, как и химические препараты, имеют свои противопоказания, и перед их применением следует учитывать все проблемы организма.
Рекомендуют применять растительные препараты, направленные на улучшение обмена веществ, особенно жирового; облегчающие работу печени, желчегонные, помогающие поджелудочной железе. Показаны препараты из цветков бессмертника, кукурузных рылец, сока подорожника.
Некоторые рецепты:
- 20 г берёзовых почек заваривают в стакане кипятка. Принимают трижды в день по две столовые ложки на приём.
- Две чайные ложки сухой травы тысячелистника настаивают примерно час в стакане кипятка. Потом настой процеживают и выпивают в течение дня за четыре раза перед едой.
- Отвар корня одуванчика: чайная ложка сырья на стакан воды.
- Взять по сто грамм мяты, плодов шиповника, листьев бессмертника, залить тремя стаканами воды и прокипятить минуту, потом настоять отвар в течение четырёх часов. Настойку принимают по 150 мл незадолго перед едой четыре раза в сутки.
Профилактика
Поскольку точную причину образования ксантелазмы пока не выявили, рекомендуется профилактика тех нарушений, что предположительно приводят к этой проблеме.
- Регулирование веса, не допускать ожирения.
- Большое внимание следует уделять рациону:
- исключают животные жиры, а растительные принимают с ограничением,
- ежедневно включают в рацион 300 г фруктов и овощей,
- следят, чтобы сдобы было как можно меньше; лучше употреблять чёрный хлеб, мучные изделия с отрубями,
- стремиться, чтобы больше было продуктов, содержащих клетчатку.
- Давать организму полезную нагрузку.
- Пить в день до двух литров воды.
- Не употреблять транс-жиры, включить в рацион продукты, содержащие омега – три.
- Пациентам следует избегать ситуаций, создающих условия для травмирования кожи. Иначе на этих местах могут появляться ксантомы.
- Исключить вредные привычки
- Пить настои трав, которые улучшают липидный обмен веществ, помогают наладить функционирование печени. В некоторых случаях необходимо поддержать поджелудочную железу.
Если выполнять правила профилактики, то появившаяся ксантелазма не исчезнет, но после её удаления можно надеяться, что образование не возникнет снова.
Источник: http://gidmed.com/onkologiya/lokalizatsiya-opuholej/kozhnyj-pokrov/ksantelazma.html
Желтые пятна на веках глаз
Ксантелазмы – это плоские бляшки желтого цвета на веках, чаще всего в области внутреннего угла верхнего века. Достаточно часто они сочетаются с нарушением жирового и углеводного обмена, а также могут встречаться и в других областях тела.
Следует отметить, что у пациентов, которых беспокоит наличие желтых пятен на веках, как правило, параллельно диагностируется ожирение, сахарный диабет, гипертоническая болезнь.
Но иногда желтые пятна на веках появляются и у людей с нормальными показателями липидного и углеводного обменов.
Причины появления желтых пятен на веках и признаки
Непосредственная причина появления желтых пятен на веках до сих пор не выявлена.
Пятна могут быть величиной от горошины до фасоли, при пальпации они мягкие, иногда отдельные элементы могут сливаться. Цвет пятен может быть от лимонно- желтого до соломенно- желтого, иногда с оранжевым оттенком.
Чаще всего желтые пятна располагаются на верхнем веке, иногда могут распространяться на переносицу или даже занимать все веко. Нижнее веко также может быть поражено, однако оно, как правило, поражается вместе с верхним.
Данная проблема встречается у женщин чаще, чем у мужчин, а в возрастной категории данной проблеме больше подвержены люди среднего и пожилого возраста.
Появляются желтые пятна на веках чаще внезапно, а потом долгое время остаются неизменными. Отметим, что развитие бляшек происходит крайне медленно, но прогрессивно, при этом человека субъективно ничего не беспокоит.
Лечение желтых пятен на веке
Специфического лечения данной проблемы не существует. Так как достаточно часто желтые пятна на веках сочетаются с заболеваниями печени, сахарным диабетом и т.д., то необходимо проводить коррекцию основного заболевания.
Рекомендовано соблюдать диету с уменьшенным количеством животных жиров.
При необходимости проводят медикаментозную коррекцию препаратами, снижающими уровень холестерина, липотропными препаратами (цетамифен, пармидин, линетол, липоевая кислота, липамид, диоспонин, арахиден, клофибрат, фитотерапия). При наличии показаний назначают инсулин, тиреоидин. Хороший эффект дает назначение гепатопротекторов, витаминотерапии.
Сами желтые пятна никакой угрозы для здоровья человека не представляют, они никогда не озлокачествляются и доставляют скорее эстетический дискомфорт.
Удаляют желтые пятна двумя способами: хирургическим (иссечение) и электрокоагуляцией. Хирургическое удаление производят под местной анестезией (новокаин, тримекаин), выполняется вмешательство доктором-офтальмологом.
Если желтые пятна на веках появляются уже на первом году жизни ребенка, в таком случае они служат симптомом тяжелого наследственного липидоза, который сопровождается патологией сердечно-сосудистой системы и других внутренних органов.
Профилактика
После удаления желтых пятен для профилактики их повторного появления рекомендовано соблюдать диету с ограничением животных жиров в рационе. Преимущественно пища должна быть молочно-растительная, рекомендованы нежирные сорта мяса, количество углеводов необходимо сократить.
Важно минимизировать возможные повреждения кожи, так как именно на этих участках и могут повторно появляться желтые пятна. Пациентам с желтыми пятнами на веках рекомендовано регулярное наблюдение у терапевта из-за повышенного риска развития ишемической болезни.
Источник: https://mosglaz.ru/blog/item/1857-zheltye-pyatna-na-vekakh-glaz
Основные причины появления желтых пятен на веках
Согласно статистике, заболевание чаще поражает мужчин, чем женщин. Диагностируют патологию обычно после 40 лет. Существует несколько причин, по вине которых на глазах начинают появляться ксантелазмы, но главный этиологический фактор так и не был найден.
Практически все провокаторы появления желтых пятен сводятся к проблеме липидного обмена. При наличии единичных новообразований в анализах пациента не наблюдается нарушенного обмена жиров.
В группе риска находятся пациенты, которые имеют такие проблемы со здоровьем:
- сахарный диабет (тяжелая форма);
- избыточный вес (ожирение);
- липоидный нефроз;
- цирроз печени.
Склонность к образованию ксантоматоза может передаваться на генетическом уровне. Как правило, симптомы патологии начинают проявляться еще в младенческом возрасте. Такая форма заболевания считается достаточно редкой.
Образование желтых пятен с их последующим увеличением в размерах происходит постепенно. Кроме новообразований на веках, пациент не испытывает никаких других неприятных симптомов. Воспалительный процесс отсутствует.
В результате медленного течения болезни и отсутствия осложнений человек обращается за врачебной помощью не сразу или вовсе игнорирует патологию.
В большинстве случаев именно женщины обращаются за профессиональной помощью, чтобы избавиться от имеющегося дефекта.
Ксантелазма век может быть как односторонней, так и двусторонней. Кроме того, желтые пятна могут появиться не только на верхнем веке, но и на нижнем. Согласно медицинским данным, локализация новообразования сразу на верхнем и нижнем веках не случается.
Появившийся дефект на лице редко представляет онкологическую угрозу. В большинстве случаев образованные узелки не перерождаются в злокачественную форму. Но во время диагностики изучение внутреннего содержимого проводится в обязательном порядке.
Если желтые пятна появились в области глаз у маленького ребенка, нужно сразу обратиться к врачу.
В отличие от взрослых, которым данная патология доставляет эмоциональную проблему, у малышей ксантелазма является показателем тяжелого наследственного заболевания.
Если вовремя не предпринять соответствующих мер по устранению патологии, у ребенка начнут появляться серьезные осложнения в виде поражения костной структуры, паренхимы печени и сердечно-сосудистой ткани.
В медицине еще не было зафиксировано случаев, чтобы появившиеся на веках желтые новообразования самостоятельно исчезали без каких-либо посторонних мер.
Залогом успешного лечения является определение причины патологии и ее устранение. Только так можно гарантировать, что после удаления новообразования не появятся на глазах снова.
Вся медикаментозная терапия подбирается согласно индивидуальным показателям пациента и, как правило, ее основная задача заключается в нормализации липидного обмена.
Удаление самих желтых пятен может быть произведено следующими способами:
- электрокоагуляция;
- жидкий азот;
- лазерное удаление;
- хирургическое иссечение.
Метод лечения подбирается согласно особенностям клинической картины пациента.
Независимо от выбранного метода лечения, восстановительный период, если все было сделано верно и пациент придерживается рекомендаций врача, проходит быстро, так как применяется малоинвазивная методика терапии.
Среди современных способов удаления наилучшим считается лазерная коагуляция. В процессе ее проведения не требуется использовать анестезирующие препараты продолжительного действия, что значительно облегчает нагрузку на организм. Процесс восстановления занимает приблизительно 2 недели.
После удаления может возникнуть такое осложнение, как образование плотной рубцовой ткани на месте, где была проведена операция. Чтобы предотвратить такие неблагоприятные последствия, в послеоперационном периоде врач может назначить использование Гидрокортизоновой мази.
Источник: http://wsight.ru/around-eyes/wrinkles/zheltye-pyatna-na-vekax-glaz.html
Желтые пятна на веках глаз
Ксантома формируется с внутренней стороны века и КРоме плотного образования в форме горошины не дает больше никаких симптомов и не вызывает дискомфорта.
Чаще всего такое заболевание Возникает на фоне нарушения жирового обмена у людей с заболеваниями сердца, ожирением и сахарным диабетом.
Точной причины патологии не выявлено, потому следует рассматривать основные факторы риска.
Кроме ксантомы, на веках могут появляться плоские белые или желтые пятна связанные с некоторыми дерматологическими и системными заболеваниями.
Важно! Ксантелазму следует дифференцировать с другими плоскими или выступающими образованиями на веках, так как лечение их будет отличаться.
Причины пятен на веках
Пятна на верхних веках могут быть красными, желтыми или белыми, достигать нескольких миллиметров, выступать над кожей и все они Будут свидетельствовать о неполадках в организме, в особенности со стороны сердечно-сосудистой системы. Недавно была установлена связь пятен на веках с проблемами сердечной мышцы. Ранее же это рассматривалось только как косметический дефект, потому лечение было направлено только на устранение желтых или белых пятен.
Фото 1: Чаще белые и желтые пятна в области век появляются у людей после 30 лет, что обусловлено достаточным скоплением подкожных жиров. Источник: flickr (xanth photos).
Красные и, реже, белые пятна на веке говорят о следующих нарушениях:
Белые пятна также связаны с патологиями желудочно-кишечного тракта, они могут сопутствовать гастриту или язвенном заболеванию.
Желтые пятна или ксантелазма связаны с кровеносной и сердечно-сосудистой системой, а именно повышением уровня холестерина.
Ксантелазма век
Желтые пятна на веках или ксантома Не имеют сопутствующих проявлений, потому все попытки ее устранения часто связаны лишь с непосредственным удалением бляшки в условиях косметологического кабинета. Для этого специалисты используют лазер, электрокоагуляцию или хирургический метод.
Обратите внимание! Избавление от внешнего дефекта не решает основной причины этого явления, потому к лечению следует подходить комплексно.
Причиной ксантелазма является скопление липидов под кожей, что говорит о нарушении обменных процессов в организме. Благодаря желтому пятну на веке Можно выявить скрытые заболевания печени и других органов, включая панкреатит, цирроз, нефроз, микседему и высокий уровень холестерина.
Сама по себе ксантелазма не представляет опасности, Это доброкачественное образование, которые можно удалить без последствий.
Важно понять причины появления пятен. Потребуется исследование органов пищеварения и оценка работы иммунной системы. Для диагностики причины при появлении желтого пятна на веке необходимо обратиться к эндокринологу и дерматологу.
Потребуется сдать анализ крови, а также пройти исследование обменных процессов в организме. Дифференциальная диагностика будет проводиться с с доброкачественными или злокачественными опухолями кожи, псевдоксантомой, сирингомой.
Дерматит и экзема
Дерматологические патологии могут проявляться в области верхнего века. Чаще появляются красные пятна, но также можно увидеть белые и желтые участки. При рассмотрении этого явления следует учитывать сопутствующие симптомы, которые помогут определить основную причину.
Красные и белые пятна Могут свидетельствовать о дерматите или экземе. В первом случае возникает воспаление кожи вследствие влияния аллергенов.
Кроме пятен на веках Наблюдаются такие симптомы дерматита
- отечность век, болезненность во время моргания; зуд в области пятен; покраснение вокруг глаз; появление пузырьков с экссудатом; образование мелких язвочек.
Спровоцировать дерматит с проявлениями на веках может контакт с химическими веществами, влияние высокой или низкой температуры, инфекция.
Экзема также нередко проявляет свои симптомы на веках в виде красных или белых пятен. Сопутствовать этому будет зуд и шелушение кожи.
Другие факторы риска
Помимо основных причин, появление красных, белых или желтых пятен на веках можно связать еще со многими системными заболеваниями.
Какие заболевания проявляются на веках
Нарушение микрофлоры кишечника нередко проявляется на коже, Кроме пятен на веках можно ощущать сильный зуд, шелушение кожи. СПИД. Синдром иммунодефицита приводит к поражению различных органов и систем. На коже он Проявляется гнойными ранами, шелушением.
Пятна на веках могут быть одним из симптомов или ответной реакцией на лечение специфическими препаратами.
Обратите внимание! Причиной пятен на веках может быть не само заболевание, а некоторые средства для его лечения. Антибактериальные препараты нарушают микрофлору, что и приводит к появлению желтых или белых пятен.
Потому всегда рекомендуется параллельно с антибиотиками принимать лекарства для восстановления микрофлоры.
Как лечить
При появлении этого симптома следует:
- обратиться к дерматологу или эндокринологу; устранить факторы риска, на которые укажет врач; пройти медикаментозное лечение основного заболевания; при желании обратиться к косметологу для удаления бляшки или пятна; скорректировать питание, заменить животные жиры растительными; пересмотреть косметические средства, которые могут вызвать аллергию.
Желтые пятна на коже / на лице: причины и лечение
Наиболее распространенными среди желтых пятен являются веснушки. Желтые пятна на коже могут возникать и в других случаях, поэтому необходимо понять причины и лечение разнообразных заболеваний, связанных с пигментацией кожи.
Желтые пятна на коже / на лице: причины и лечение ксантом
Ксантомы являются маркерами нарушения уровня липидного обмена, в том числе холестерина, если последний повышается более 6,24 ммоль /л. Однако желтые пятна на лице могут наблюдаться и при гистиоцитозах. Причины и лечение ксантом представляют собой довольно сложную проблему, так как до конца факторы появления подобных пятен остаются неизученными до конца.
Как правило, различают следующие варианты ксантом:
Плоская. Это небольшое плоское образование округлой формы. Наиболее излюбленные места локализации — ладони и подошвы. Чаще всего плоские ксантомы образуются у пожилых людей, которые страдают атеросклерозом и нарушением обмена холестерина.
Диффузная ксантома. Проявляется очагами множественных папул желтого цвета с нормальным липидным обменом. Обычно ассоциируется с возникновением через значительный промежуток времени лейкоза или миеломной болезни.
Интертригинозныексантомы. Являются наследственным заболеванием, возникают в случае семейной гиперхолестеринемии.
Кроме ксантом наиболее часто встречающимися пятнами на лице являются веснушки. Обычно это желтые или коричневые пятна, которые располагаются на лице, а также других частях тела, подверженных загару — шее, груди, спине, плечах, даже верхних и нижних конечностях.
Желтые пятна на коже / на лице: причины и лечение веснушек
Веснушки появляются обычно летом или весной одинаково часто у лиц со смуглой и светлой кожей. Веснушки образуются в результате того, что меланин начинает неравномерно вырабатываться пигментными клетками кожи. Наиболее часто веснушками покрываются лицо, плечи, спина и грудь в области декольте. У любителей коротких рукавов и шорт веснушки могут возникнуть даже на верхних и нижних конечностях.
Веснушки – это мелкие пятнышки круглой или овальной формы желтого цвета. Считается, что предрасположенность к появлению веснушек является наследственной и передается из поколения к поколению на генетическом уровне. Наблюдаются в первой половине жизни, а затем постепенно исчезают.
Если человек испытывает неудобства из-за своих веснушек, то можно попробовать устранить этот дефект следующими способами:
Химический пиллинг. Это безболезненная процедура представляет собой ожог кожи слабыми растворами кислоты. В зависимости от глубины проникновения действующего вещества различают поверхностный, средний и глубокий пиллинг жёлтых пятен на коже. Эту процедуру лучше делать зимой, когда значительно уменьшается солнечная активность.
Фототерапия. Проводится воздействием световых волн определенной длины. К сожалению, в домашних условиях не сделаешь, но эффект хорош.
Их можно отбеливать с помощью лимонного сока или с использованием огуречной маски на кислом молоке. Обязательна защита кожных покровов от воздействия солнечных лучей.
Желтые пятна на коже и лице: прочие причины и лечение
Желтые пятна могут представлять собой жировики небольшого размера, располагающиеся на различных участках лица или туловища.
Гранулы Фордайса имеют вид плотных белых узелков (папул) с желтым оттенком на красной кайме губ. Они безболезненные, множественные. На сегодняшний день гранулы Фордайса считаются неизлечимыми. В качестве профилактического фактора можно использовать некоторые масла и препараты витамина А. СтарЖелтые пятна могут представлять собой жировики небольшого размера, располагающиеся на различных участках лица или туловища.ые гранулы обычно удаляют с помощью лазерной коагуляции или криотерапии.
После 30 лет эти себорейные кисты становятся менее заметными. Специалисты видят причину этого явления в том, что понемногу угасает выработка половых гормонов (в том числе тестостерона).
Прочие заболевания, сопровождающиеся желтыми пятнами на коже и лице — разноцветный лишай, пигментная крапивница, обычные кровоподтеки (синяки).
Источник: http://imedic.club/zheltye-pyatna-na-vekax-glaz/