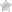Крауроз вульвы это гинекологическое заболевание. Оно сопровождается атрофией сосочкового и сетчатого слоев кожных покровов, гибель эластических волокон и гиелинизация соединительной ткани. Сначала гипертрофируется эпидермис с постепенным появлением атрофии.
В основном патология начинается в месте перехода кожи в слизистую больших половых губ, в дальнейшем он распространяется на малые губы, клитор и влагалище. Кожа и слизистая становятся атрофичными, хрупкими, легко травмируются, депигментированы, вход во влагалище сужен. Раннее выявление и терапия помогает замедлить прогрессирование.
Оно может развиться в любом возрасте у женщины, но чем моложе женщина, тем риск появления признаков крауроза ниже.
Часто крауроз и лейкоплакия вульвы сочетаются. Лейкоплакия характеризуется гиперплазией эпителия с отклонениями процессов дифференцировки и созревания клеток, увеличивая риск развития рака, так как она относится к предраковым состояниям.
Причины
Патологический процесс начинает развиваться в качестве неполной реакции поверхностно расположенных слоев многослойного плоского эпителия, выстилающего гениталии, на провоцирующие обстоятельства среды.
Нейроэндокринные отклонения, приводящие к развитию заболевания:
- пониженная работа коры надпочечников;
- низкая функция придатков;
- понижение работы щитовидной железы;
- патология биоэлектрической активности коры головного мозга;
- патология обмена веществ.
Отмечена зависимость от непродолжительного репродуктивного периода при наступившем климаксе, у молодых – от любого инвазивного лечения заболеваний на гениталиях и удаление придатков.
Подходящие условия для развития гинекологической патологии создаются хроническими воспалительными заболеваниями и затяжными персистирующими инфекциями, например, вируса папилломы человека и вирус простого герпеса.
Ученые не исключают негативного воздействия нарушенной работы иммунной системы организма женщины.
Проведенные научные исследования помогли в выявлении психоматических корнях заболевания, чаще оно выявляется у женщин склонных к депрессивным состояниям, подавленному настроению, недовольством собой и окружающим их миром, сталкивающихся с проблемами в интимной жизни.
Редко заболевание крауроз вульвы запускается однократным или хроническим химическим ожогом вульвы, например, концентрированным раствором перманганата магния. Женщина может его использовать для проведения интимной гигиены или в качестве контрацептива. Появление ожога может быть спровоцировано стиральным порошком, рассолом и воздействия на вульву других веществ.
Некоторая предрасположенность к краурозу вульвы отмечается у женщин с лишним весом, диабетом и не соблюдающим правила личной гигиены.
Лишний вес и крауроз вульвы взаимосвязанны.
Стадии
В своем развитии он проходит следующие стадии:
- На 1 стадии отмечается появление зуда, отека и гиперемии наружных половых органов, что обусловлено нарушением кровотока на уровне капилляров, приводящее к появлению признаков гипоксии тканей. Начинает появляться сухость и снижение чувствительности клитора, больших половых губ и непосредственно входа во влагалище. Отмечается появление микротрещин вульвы.
- На 2 стадии заболевания крауроза вульвы появляется сухости кожных покровов и слизистой, они становятся шероховатыми и теряют упругость и пластичность. Нарушается процесс пигментации эпителия, что проявляется появлением участков лишенных пигмента или, наоборот, с повышенным его содержанием – пигментные пятна, они бывают единичными и множественными, отличаться по размеру и форме. На поверхности образуются белесоватые тонкие чешуйки – это называется лихенизация. Со временем большие и малые половые губы уплощаются, клитор последовательно атрофируется, вход во влагалище становится уже. Крауроз влагалища и вульвы приводит к выраженному понижению чувствительности этой области, интимная близость не приносит удовольствия из-за болезненности.
- 3 стадия наступает при полной атрофии и появлением признаков рубцового склероза наружных половых органов. Сморщивание тканей вульвы, вследствие чего уменьшается объем малых половых губ, а затем больших, клитора, сужением влагалища. С течением времени отмечается сужение наружного отверстия мочеиспускательного канала и анального отверстия. Женщина отмечает появление трудностей при интимной близости, что часто сопровождается выраженной болезненностью, полностью утрачивается чувствительность наружных половых органов и входа во влагалище. Поэтому каждый раз возникновение интимной близости становится испытанием. После каждой интимной близости, возможно, местное или генерализованное слущивание кожных покровов и слизистой вульвы и области промежности, что приводит к появлению участков склонных к быстрому эрозированию или появлению глубоких трещин, ран часто кровоточащих. Эти участки крайне плохо эпителизируются, то есть заживают на фоне назначения антибактериальных средств и привычного медикаментозного лечения этой патологии. Половой акт на этой стадии заболевания требует героических усилий от больной женщины. Возможно болезненное мочеиспускание и дефекация.
На 3 стадии часто формируются глубокие трещины и язвенные дефекты, сложно и долго заживающие, порой они становятся источником кровотечений не связанных с менструальным циклом. Присутствие в этой области определенной флоры обуславливает инфицирование трещин, что создает дополнительные трудности в лечении.
Появление признаков развития лейкоплакии на фоне крауроза вульвы опасно быстрой малигнизацией, если не проводить адекватное лечение у специалиста.
Симптомы
- Крауроз вульвы симптомы различны в зависимости от стадии заболевания. Сначала отмечается появление парестезий – легкого покалывания в области наружных гениталий. Или вульводинией – сухость, небольшое жжение и стягивание, эти симптомы часто остаются без внимания женщины.
- Потом появляется выраженный зуд, который появляется временами и обостряется ночью. Его усиление провоцируется приемом горячей ванны и физическим нагрузками.
- Его появление обусловлено патологическими изменениями рецепторов, что нарушает проведение нервных импульсов. Частый и продолжительный зуд может привести к нарушению сна и негативно влиять на работоспособность женщины.
- Прогрессирование истощает нервную систему, что провоцирует развитие психологических, эмоциональных и сосудистых нарушений.
- Больные жалуются на диспареунию – это болезненная близость с партнером, что обуславливает появление проблем в ведении интимной жизни. Также отмечаются нарушения мочеиспускания и дефекации.
- Дальнейшее прогрессирование обуславливает множественные расчесы, ссадины и трещины, субэпителиальное кровоизлияние, а при присоединении инфекции развивается воспаление.
- Если сначала наружные половые органы отечны и гиперемированы, то отсутствие лечения постепенно на коже и слизистой появляются признаки сухости, они шероховатые и приобретают белесоватый оттенок, сморщиваются и выпадают волосы.
- Прогрессирующее течение приводит к трудностям в определении клитора и малых половых губ, затем большие половые губы уплощаются.
- В тяжелых клинических случаях выявляется сильно суженное влагалище и мочеиспускательный канал вплоть до полного их закрытия.
- Крауроз с наружных половых органов может переходить на промежность. У таких больных из-за риска развития родовых травм: глубокие трещины и разрывы влагалища, вульвы и промежности, акушеры-гинекологи проводят кесарево сечение, чтобы помочь женщине родить ребенка.
Диагностика
Для постановки диагноза крауроз вульвы необходимо:
- Физикальное обследование проводится врачом-гинекологом в гинекологическом кресле. Наиболее информативным методом считается кольпоскопия.
- В лаборатории специалисты исследуют кровь больной на наличие вируса папилломы человека методом ПЦР с типированием вируса. Проводится иммунограмма для оценки состояния иммунной системы, определяется уровень сахара в моче и крови, чтобы исключить эндокринную патологию – диабет. Цитология мазка и отпечатка слизистой вульвы необходимо для выявления пораженных патологией эпителиальных клеток.
Чтобы исключить развитие злокачественного процесса в тканях вульвы проводится гистологическое исследование биоптатов, которые получают при помощи биопсии. Для проведения этого исследования берутся небольшие участки ткани, которые изучаются под микроскопом.
Крауроз подтверждается патоморфологической картиной исследуемой ткани, которая отражает процессы депигментации, гиперкератоз эпителия, склероз и атрофия дермы и соединительной ткани, отмечается полная или частичная утрата эластических волокон, коллаген гомогенизирован, определяются воспалительные инфильтраты.
Лечение
Эта гинекологическая патология трудно поддается терапии, потому что в каждом клиническом случае выявляются разные причины и отмечаются отличительные моменты в течении заболевания, и не всегда удается выявить причину.
Проведение психометрического тестирования поможет в определении психологических причин развития патологии, что поможет провести психологическую коррекцию у больной.
Проводимая медикаментозная терапия, направлена на устранение патогенетических механизмов развития болезни: уменьшить зуд, устранить признаки воспаления, улучшить кровоснабжения тканей пораженной области и снять психоэмоциональную напряженность.
Для устранения зуда, психической и эмоциональной напряженности назначаются антигистаминные препараты: супрастин, тавегил, диазолин; седативные препараты: аминазин и седуксен. Редко для снятия сильного зуда используется спиртоновокаиновая блокада полового нерва.
Крауроз вульвы лечение местно проводится гормональными мазями с:
- эстроненами – премарин, эстриол, эстрадиола дипропионат;
- прогестероном;
- андрогенами;
- кортикостероидами.
Больным молодого возраста не рекомендуется назначать эстрогены, им назначаются крема с прогестероном для местного нанесения во 2 фазе менструального цикла.
Больным с краурозом вульвы старшего и преклонного возраста назначается для перорального приема эстриол или внутримышечного введения синэстрол.
В сочетании с гестагенами для перорального приема норколут, для внутримышечного введения оксипрогестерона капронат. Сильным противозудным эффектом обладают мази содержащие андрогены.
Для терапии крауроза вульвы широко используются мази с кортикостероидами содержащие преднизолон, гидрокортизон или бетаметазон. Они при местном использовании оказывают следующие терапевтические эффекты:
- сильный противовоспалительный;
- десенсибилизирующий;
- стабилизирующий.
Выявление инфекции обуславливает обязательное назначение антибактериальных мазей.
Также при проведении местного лечения, возможно, использование локальной лазеротерапии позволяет расширить кровеносные сосуды, что улучшает питание этой области и восприимчивость к проводимому медикаментозному лечению.
Рефлексотерапия помогает активировать механизмы регуляции работы слизистой вульвы, что улучшает процессы регенерации тканей.
Физиотерапия, например, фототерапия улучшает кровоснабжение вульвы и для облегчения состояния достаточно нескольких процедур, чтобы кожа стала более эластичной и зуд уменьшается. Облучение позволяет снизить риск малигнизации.
В комплекс лечебных мероприятий при проведении медикаментозной терапии включена витаминотерапия. Назначаются витамины: А, группы В, С, Е и PP. В сочетании с иммуностимуляторами и иммунокорректорами.
Продолжительность интенсивной терапии при 1 и 2 стадии не менее 14 дней, при 3 стадии не менее 21 дня.
Неэффективность консервативного лечения требует использования инвазивной терапии:
- лазерная абляция;
- денервация вульвы;
- криодеструкция поврежденных тканей.
Определение признаков озлокачествления тканей проводится оперативное лечение, направленное на иссечение кожных покровов вульвы.
Такая терапия проводится при тяжелом течении, при этом производится иссечение не только пораженных тканей, но и промежности. Потом необходимо проведение пластики, чтобы восстановить эстетический вид наружных половых органов. Именно такое лечение признано самым эффективным по предупреждению появления рака.
Прогноз
Проводимая терапия малоэффективна и способна только замедлить прогрессирование, и о достижении полного излечения не стоит думать. Риск перерождения в рак повышается при долго незаживающих трещинах, эрозивных дефектах при сочетанном течении с лейкоплакией и дисплазией, поэтому обязательно необходимо проводить лечение лейкоплакии и крауроза вульвы.
Для уменьшения риска развития рака вульвы женщинам необходимо 2 раза в год проходить кольпоскопию, если это обследование показывает подозрительные результаты, им рекомендуется проведение цитологии и гистологии.
Профилактика
Больные женщины с краурозом вульвы находятся под диспансерным наблюдением у участкового гинеколога. Важным в процессе терапии является соблюдение подобранного лечебного питания, избегание стрессовых ситуаций, соблюдение всех правил интимной гигиены, правильно подбирать нижнее белье.
Источник: http://vseomatke.ru/atrofiya-naruzhnyh-polovyh-organov-ili-krauroz-vulvy.html
Шелушение на половых губах — стоит ли бить тревогу?
Сухость кожных покровов и шелушение на половых губах – один из неприятных симптомов внутреннего дисбаланса в работе женского организма, проявления реакции на воздействие аллергенов и раздражителей, развития заболеваний репродуктивной системы.
Часто такоеявление сопровождается проявлениями зуда, ощущением жжения, покраснением и ощутимой болью в области половых органов. Интересно, что шелушению подвержены только большие половые губы, поскольку их кожные покровы содержат ороговевший эпителий — эпидермис.
Образование чешуек на его верхнем слое провоцирует их отслойку.
Многие женщины не придают значения появлению шелушения кожи в интимной зоне, но игнорировать этот сигнал организма нельзя. Своевременное обращение за медицинской помощью и соблюдение всех рекомендаций врача может помочь не только вернуть ощущение комфорта, но и диагностировать возможные недуги и эффективно от них избавиться на ранних стадиях развития.
Этиология заболевания
Если у женщины шелушится кожа на половых губах, необходимо установить первопричину такой реакции организма и устранить её пагубное воздействие.
Воздействие раздражителей внешнего характера
Самыми распространенными непатологическими факторами, провоцирующими неприятный симптом, считаются:
- использование хлорированной воды для проведения гигиенических процедур (завышенное содержание агрессивного вещества хлора в водопроводное воде вызывает интенсивное отслаивание эпителия);
- прием медикаментов (шелушение возникает как побочный эффект лечения некоторыми препаратами, например антибиотиками или витамином А, большие дозы которого провоцируют сухость, облезание кожных покровов);
- раздражение кожи тесной одеждой, бельем из некачественных синтетических тканей;
- применение ароматизированных, содержащих в составе раздражающие компоненты или аллергены средств личной гигиены и контрацепции (гигиенические прокладки, тампоны, презервативы, интимные гели, лубриканты и др.);
- пользование некачественной ухаживающей и очищающей косметикой (моющие гели, кремы, мыло и др.);
- дефицит в организме витаминов группы В, витамина Е и С;
- частые процедуры по удалению нежелательных волос (электроэпиляторы, восковые полоски, бритвы, шугаринг, кремы для депиляции раздражают кожные покровы, провоцируют покраснение и отслаивание эпидермиса).
Симптомы дискомфортной реакции, вызванной воздействием таких причин, не требуют серьезного медикаментозного лечения и проходят сами по себе после устранения раздражителя. Но если шелушится кожа на пол. губах, нельзя заниматься самолечением и экспериментировать на собственном здоровье. Установить этиологию недуга может только врач на основе данных лабораторных исследований, сбора анамнеза и осмотра.
Шелушение как признак наличия патологий
Если женщина соблюдает правила личной гигиены, не использует содержащие аллергены косметические средства для ухода за кожей интимной зоны, носит комфортное белье из натуральных материалов, а шелушение кожи на пол.губах усиливается и сопровождается ощутимым неприятным зудом, болезненностью, покраснениями и жжением, деликатная проблема может сигнализировать о наличии таких серьезных болезней инфекционной и неинфекционной природы:
- генитальный герпес (инфекционный недуг, проявляющийся пузырьковой сыпью в зоне половых губ, зудом, ощутимым жжением, болью, шелушением пораженных участков кожи);
- грибковое поражение (кандидоз, эпидермофития могут сопровождаться покраснением и отслаиванием эпителия на больших половых губах, в естественных складках зоны бикини);
- бактериальная инфекция (мацерацию кожи с последующим отторжением верхнего её слоя провоцируют интенсивные выделения при гонорее, хламидиозе, вульвовагините, хейлите и др.);
- лобковые вши (шелушение кожных покровов возникает вследствие расчесывания зудящих мест укусов паразитов);
- сахарный диабет (при повышенном уровне глюкозы в крови кожа, в том числе в области половых органов, становится очень сухой, ороговевшие клетки активно шелушатся и отслаиваются);
- эндокринная дисфункция, гормональные сбои и перестройки.
Обнаружив шелушение кожи на половых губах, женщине лучше на время устранения заболевания отказаться от половых контактов, чтобы предотвратить занесение возможных инфекций и усугубление проблемы.
Раздражение кожных покровов в интимной зоне, сопровождаемое жжением, зудом и отслаиванием микрочастиц эпителия нельзя оставлять без внимания. Этот симптом может сигнализировать о развитии в организме различных недугов, поэтому требует комплексной диагностики, полноценного эффективного лечения и соблюдения рекомендаций по правильному уходу за кожей в области половых органов.
Источник: https://yginekologa.com/shelushenie-na-polovyih-gubah.html
Шелушение половых губ
Любые изменения кожных покровов в паховой области должны быть сигналом для того, чтобы обратить самое пристальное внимание на состояние своего здоровья.
Если у женщины шелушится кожа на половых губах, то это может быть связано с пагубным воздействием на ее организм различных внешних и внутренних факторов. Обычно шелушение также сопровождается возникновением зуда и раздражения кожи на наружных половых органах.
Для представительниц прекрасного пола очень важен безупречный внешний вид каждой части тела, поэтому шелушение в зоне бикини может доставить массу беспокойства при ношении купальника и нижнего белья или во время полового акта.
Как только у вас появился такой тревожный симптом, нужно обследоваться у дерматовенеролога для выявления и эффективного устранения причины возникновения шелушения на половых губах.
Непатологические причины шелушения половых губ
У женщин кожа в интимной зоне очень чувствительно реагирует на различные раздражители. Поэтому не следует сразу впадать в панику, заметив у себя шелушение половых губ. Для начала убедитесь, что на нежную кожу в этой области не воздействуют следующие негативные факторы:
- Неправильная депиляция интимных зон: большинство современных женщин применяют различные способы для борьбы с нежелательными волосами в паху. Многие методы депиляции сопровождаются травматизацией поверхностного слоя кожи, что проявляется в виде раздражения, покраснения поврежденных участков, зуда или шелушения. Для того чтобы избежать подобных неприятных последствий депиляции, нужно четко следовать всем рекомендациям при выполнении этой процедуры. Удаление волос в паху следует проводить при помощи качественных средств и уделять данному процессу достаточное количество времени. Профилактикой шелушения после депиляции является нанесение на нежную кожу специальных средств, предотвращающих раздражение и сухость;
- Травматизация кожи слишком тесным нижним бельем: к шелушению больших половых губ может привести неправильно подобранное по размеру нижнее белье. Поскольку кожа контактирует с ним очень большое количество времени, важно избежать пагубного воздействия на нее механического натирания тканью. Поэтому выбирая нижнее белье следует руководствоваться не только эстетичной стороной вопроса, но и помнить о том, что качественное белье из натуральных тканей – залог здоровья наружных половых органов;
- Некачественная вода: у некоторых женщин кожа в интимных является чрезмерно чувствительной и может шелушиться при подмывании половых органов слишком хлорированной водопроводной водой. Зачастую сухость кожи также отмечается и на других частях тела. В таких случаях женщине необходимо кипятить воду перед гигиеническими процедурами и добавлять в нее небольшое количество ромашки или других лекарственных растений, обладающих смягчающим эффектом;
- Аллергические реакции: при контакте с аллергенами кожа на половых органах может начать шелушиться. Также отмечаются таким симптомы как сухость, зуд или жжение. Чаще всего аллергию в интимных зонах вызывают гели для душа и мыло с красителями и ароматизаторами, крема для тела. Использование во время секса лубрикантов и презервативов с разными ароматами и яркими оттенками в некоторых случаях также провоцирует появление аллергической реакции. Если вы заметили шелушение и дискомфорт в области больших половых губ, то постарайтесь не использовать вышеперечисленные средства и если состояние кожи улучшится, то избегайте их в будущем;
- Прием медикаментов: многие лекарственные средства имеют побочные действия, связанные с кожей. Поэтому если шелушение появилось сразу или спустя определенный промежуток времени после начала применения какого-либо лекарственного препарата, то женщине нужно проконсультироваться по этому поводу с доктором, который назначил ей курс лечения;
Авитаминоз и шелушение кожи на половых губах
Нередко причиной появления такого неприятного симптома, как шелушение кожи, является недостаточное поступление в организм витаминов и микроэлементов. Многие женщины отмечают возникновение сухости и шелушения кожи в интимных зонах, на локтях, пальцах рук и стоп в весенний период.
Именно ранней весной наш организм больше всего нуждается в нормальном количестве различных витаминов.
Из-за недостатка в рационе свежих овощей и фруктов женщина кроме сухости и шелушения сталкивается с такими неприятными проявлениями как сильная утомляемость, раздражительность, склонность к высыпаниям на коже.
Также авитаминоз со всеми его последствиями часто встречается у женщин, которые придерживаются строгих низкокалорийных диет. При таком питании организм не обеспечивается всеми необходимыми ему нутриентами, что негативно сказывается на здоровье и внешнем виде женщины.
Если вы заметили у себя сухость и шелушение в интимной зоне и на других частях тела, то нужно кушать больше фруктов, овощей, кисломолочных и нежирных мясных продуктов. Можно дополнительно принимать препараты с витаминами А, Е и С.
Патологические причины шелушения половых губ
В случаях, когда у женщины чешется и шелушится половая губа, также можно заподозрить развитие в организме определенных патологических состояний. К заболеваниям, которые часто сопровождаются шелушением и зудом кожи на половых губах, относят:
- Герпетическое поражение кожи: заболевание обычно передается при половых контактах, в том числе оральных и анальных. Вирус простого герпеса 1 и 2 типа, попадая в организм женщины, может длительное время пребывать в латентном состоянии, при этом клиническая симптоматика полностью отсутствует. Однако в периоды снижения реактивности организма и снижения иммунитета появляются характерные проявления этого заболевания. Женщина жалуется на возникновения сыпи в виде пузырьков с прозрачным содержимым, покраснение и жжение кожных покровов. По мере заживления сыпи могут появиться корочки и шелушение кожи на половых губах. Если генитальный герпес неправильно или несвоевременно лечить, то он переходит в хроническую форму и будет периодически обостряться;
- Грибковое поражение кожи: попадая в кожные покровы возбудитель Epidermophyton floccosum, вызывает появление ряда неприятных симптомов. Заболевание паховая эпидермофития может передаваться во время полового акта, а также при совместном пользовании бельем и предметами интимного туалета. Способствует развитию патологического процесса повышенная потливость и несоблюдение правил личной гигиены. Типичная локализация болезни – в паховых складках, на больших половых губах, под молочными железами. Покраснение и шелушение половых губ сопровождается интенсивным зудом. Из-за зуда кожные покровы могут утолщаться и становится грубыми на ощупь;
- Лобковый педикулез: кожа на половых губах может шелушиться из-за сильного зуда и расчесов при заражении лобковыми вшами. Заболевание считается высококонтагиозным, заражение возможно во время секса, при пользовании общим постельным бельем, мочалками. Поражаются волосистые участки паховой и перианальной области. Зуд усиливается в ночное время суток, на коже можно обнаружить следы укусов паразитов;
- Сахарный диабет: данная патология эндокринной системы может проявляться также в виде зуда и шелушения кожных покровов. Эти проявления связаны в первую очередь с нарушениями обмена углеводов. Из-за значительной потери жидкости вследствие повышенного уровня глюкозы в крови кожа становится сухой на ощупь. Также при сахарном диабете поражаются мелкие кровеносные сосуды, что нарушает нормальную трофику тканей. Зуд кожи вместе с сухостью во рту, постоянной жаждой и похудением относят к первым признаком развития этого патологического состояния;
Диагностика и лечение
Если вы заметили шелушение половых губ и появление других тревожных симптомов нужно обратиться к дрематовенерологу. Доктор определит, почему шелушатся половые губы, и подберет эффективную тактику лечения. Если есть подозрение на инфекционную природу заболевания, то проводят исследования для выявления возбудителя (мазки для бактериологического посева, ПЦР).
При герпетическом поражении кожи в паховой области назначаются противовирусные препараты. Эффективным препаратом для борьбы с вирусом простого герпеса является ацикловир.
В зависимости от тяжести клинического течения его назначают местно, внутрь или внутривенно. Также важно осуществить коррекцию иммунной системы пациентки, для этого применяют препараты неовир, циклоферон, гропринозин.
Для борьбы с основными симптомами необходимы антигистаминные препараты.
Паховая эпидермофития лечится при помощи антисептических средств: 2 % спиртовой раствор йода, мази «Канестен», «Микосептин». Также важно продезинфицировать нижнее и постельное белье женщины.
Для лечения лобкового педикулеза в первую очередь необходимо удалить волосы в паховой и перианальной области. После этой процедуры применяют препараты для уничтожения лобковых вшей: ниттифор, медифокс, спрей-пакс.
Источник: https://brulant.ru/health/shelushenie-polovykh-gub/
Трещины на половых губах, лечение кожи в интимной зоне у женщин
Если женщина чувствует дискомфорт, ее мучают неприятные ощущения в области бикини, одной из причин могут быть трещины на половых губах. Для подтверждения диагноза нужно обратиться к врачу.
Такие симптомы свидетельствуют о серьезном заболевании, которое прогрессирует в организме женщины.
Врачи настоятельно не рекомендуют игнорировать данное состояние, оно может быть спровоцировано различными инфекциями.
Когда кожа на половых губах трескается, нельзя сказать что это отдельное заболевание и возникает само по себе. Если позаботиться о себе, и начать лечение при появлении первых сигналов, можно быстро избавиться от проблемы. В противном случае на месте трещин появятся мозолистые образования, лечить которые придется долго.
Зуд и шелушение половых губ также являются симптомами этого заболевания. Появляются покраснения, кожа облазит и это приносит огромный дискомфорт девушке.
Причины возникновения трещин
Есть множество различных причин появления такого рода повреждений. Их разделяют на внешние и внутренние.
К внешним факторам относят:
- Гигиенические — когда женщина не следит за своей чистотой.
- Использование косметических средств для интимной зоны. В разумных количествах они помогают ухаживать за кожей, но если увлекаться и постоянно в больших количествах их использовать, это может навредить.
- Синтетика. Слизистые оболочки не должны постоянно контактировать с синтетическими материалами. Одним из таких примеров может быть постоянное использование ежедневных прокладок. Несмотря на их название, они предназначены для использования в период до месячных и после, чтобы неожиданное их появление, не принесло дискомфорта и проблем. Врачи рекомендуют носить белье из натуральных тканей.
- Механические воздействия. Трещины в интимной области могут возникнуть во время родов. При половом контакте, если использовать плохого качества презервативы и смазки (есть риск возникновения аллергии), когда партнеры одновременно практикуют анальный и вагинальный секс, при этом бактерии в больших количествах попадают во влагалище.
Внутренние причины трещин:
- Реакция на медикаменты. Трещины в интимной зоне появляются во время использования мазей или гелей, гормональных или бактериальных препаратов. В таком случае проблема исчезает сама по себе, если прекратить использовать данное средство.
- Различные заболевания, необязательно венерологические. Все болезни, которые провоцируют гормональные колебания, грибковые инфекции на теле, лишай, сахарный диабет.
- Предрасположенность к данной проблеме. Есть процент женщин, которые регулярно страдают данным заболеванием без видимых причин.
- Любые заболевания, вследствие которых появляется сухость слизистых оболочек, могут спровоцировать появления трещин.
Диагностика и лечение заболевания
Диагностику проводит врач-гинеколог. Поставить данный диагноз несложно, врачу достаточно внешне осмотреть состояние кожи и выслушать замечания пациентки.
Для установления причины нужно сдать анализы на наличие инфекции, сделать анализ крови, сдать на исследование кал.
Лечение направлено на улучшение состояния пациентки. Для этого купируют симптомы и убирают трещины на половых губах.
Для начала нужно снять боль. Для этого слизистую смазывают препаратами, которые смягчают кожу и в то же время обезболивают. Таких препаратов много, они продаются в любой аптеке.
Врач назначает курс медикаментозного лечения. В него входит препараты для укрепления иммунитета, обогащение организма витаминами. Используют препараты местного действия, разные мази.
Нельзя забывать о гигиене, во время лечения это важно.
Желательно в этот период носить белье из натуральных волокон, следить за чистотой малых и больших половых губ, полностью отказаться от химических средств — они могут раздражать слизистую.
Если причиной генитальных трещин стали инфекционные заболевания, необходимо сделать упор на устранения возбудителя. После подтверждения причины врач назначит нужные антибиотики. Потребуются и антисептики, которые обеззараживают раны и способствуют заживлению, чаще применяют вагинальные свечи.
Дисбактериоз влагалища — еще одна из причин появления трещин на половых губах. В таком случае нужно лечить все воспалительные процессы и избавляться от патогенных микроорганизмов, которые скапливаются на кожных покровах. В этом помогут различные препараты с полезными бактериями.
Народные методы лечения
Как и другие заболевания, трещины лечат народными средствами. Важно знать и понимать, что без консультации врача и медикаментов будет довольно сложно избавиться от данной проблемы, или же этот процесс может занять достаточно много времени.
Но перед посещением медицинского учреждения можно попробовать самостоятельно снять боль и смягчить корочку, которая образовалась на коже. В этом помогут мази или любые другие средства местного действия, обладающие смягчающим антисептическим эффектом.
Замечательный эффект дают ванны с различными травами.
Лечение направлено на:
- укрепление иммунитета, чтобы организму легче было бороться с патогенными организмами;
- избавление от неприятного запаха, который появляться в результате обильных выделений из влагалища
Мазями на основе бора смазывают маленькие трещины. Делают примочки и компрессы на основе новокаина. Хорошо помогают отвары из ромашки и календулы. Настойку из календулы женщины часто используют для лечения генитальных микротравм.
Готовить настойку несложно. Достаточно иметь сушеные цветы календулы или аптечную настойку. Нужно смешать ложку сушеных цветов с кипяченой водой (70 мл), в таких же пропорциях смешивается экстракт растения. Дальше смесь заливают кипятком и варят на медленном огне, пока половина жидкости не испарится. Готовый раствор нужно процедить и охладить. Примочки делают 1 раз в день.
Довольно хорошие отзывы получила настойка из корня одуванчика и тысячелистника. Приготовления такого средства нужно высушенный и измельченный корень одуванчика соединить с отваром тысячелистника, который приготовлен предварительно (1 ч.л на 1 ст кипятка). Такую смесь пьют за полчаса до еды два раза в день. Если есть аллергия на растения, принимать такой отвар нельзя.
Сохрани красоту интимной зоны!
Здоровье и комфорт — важные составляющие счастливой и беззаботной жизни каждой женщины. Если у женщины появляются неприятные ощущения, связанные с шелушением наружных половых губ, это поовд обратиться к врачу. В противном случае состояние кожи будет ухудшаться что повлияет на настроение и интимную жизнь.
Источник: https://DrLady.ru/disease/treshhiny-i-shelushenie-na-polovyh-gubah-lechenie.html
Лейкоплакия наружных половых органов у женщины
Лейкоплакия – это заболевание, для которого характерно ороговение слизистой оболочки и замещение ее тканями, сходными с эпидермисом кожи. Болезнь может поражать любые органы (рот, язык, щеки, шейку матки, половой член). У женщин во время менопаузы чаще всего встречается лейкоплакия наружных половых органов.
Заболевание относится к предраковым, потому важно как можно скорее диагностировать лейкоплакию и начать адекватную терапию.
Причины развития патологического процесса
Лейкоплакия – это реакция слизистой оболочки на раздражители. К ее появлению приводят следующие факторы:
- нейроэндокринные заболевания (нарушения работы желез внутренней секреции: гипотиреоз, поликистоз яичников, сахарный диабет, ожирение и пр.);
- хронические воспалительные процессы внутренних и наружных половых органов (герпес, ВПЧ);
- дисплазия маточной шейки;
- повреждения наружных половых органов;
- пренебрежение правилами личной гигиены;
- стрессы и психоэмоциональные перегрузки;
- снижение иммунитета;
- авитаминоз (в особенности недостаток витамина А);
- инсоляции;
- вредные привычки.
Примечание! Предрасположенность к лейкоплакии передается по наследству.
Описание заболевания
Лейкоплакия у женщин развивается в период менопаузы, т.е. когда прекратились менструации. В это время в организме происходит возрастная инволюция – это естественный процесс старения.
Уровень половых гормонов снижается, потому железы и ткани атрофируются, кожные и слизистые покровы становятся более сухими, теряется эластичность, повышается травматизация.
Последнее время врачи замечают, что данное заболевание «молодеет», т.е. с патологическими симптомами обращаются женщины до 40 лет.
Лейкоплакия половых губ – это хронический рецидивирующий процесс. Развивается болезнь медленно, и вначале симптоматика не всегда заметна для женщины.
Виды лейкоплакии:
- плоская – очаг поражения имеет четкие границы, практически не выступает над поверхностью, похож на пленочку, которую нельзя убрать шпателем. Цвет – бело-серый. Поверхность у образования сухая и шереховатая;
- веррукозная – бляшки бело-желтого или серого цвета, возвышаются над слизистой.Либо бугристые наросты, похожие на бородавки, до 3 мм в высоту. Такая форма может развиваться на плоской лейкоплакии;
- эрозивная – разнообразные по ферме и величине эрозии, развиваются на месте двух предыдущих форм. Часто появляются трещины. Данная форма заболевания приносит боль и дискомфорт.
Развитие лейкоплакии можно приостановить, если назначить лечение или устранить действие провоцирующих факторов. В данном случае, заболевание регрессирует. Если оставить болезнь без внимания, постепенно формы лейкоплакии сменяют друг друга, и процесс перерастает в рак.
Симптомы болезни
Лейкоплакия вначале протекает бессимптомно. В области клитора или малых половых губ появляются маленькие множественные белые пятна, похожие на налет.
Постепенно пятна подвергаются ороговению, их цвет меняется до серого с перламутровым оттенком. Очаг поражения увеличивается (большие половые губы, влагалище и пр.). Бляшки сливаются друг с другом, становятся толще.
Чем больше изменяется слизистая оболочка, тем сложнее протекает болезнь. Все это приводит к появлению патологических симптомов:
- нестерпимый зуд в области наружных половых органов, который увеличивается в ночное время и после мочеиспускания;
- чувство жжения;
- онемение и покалывания вульвы и клитора;
- боль во время полового акта.
Постепенно появляются эрозии и трещины, которые легко инфицируются. При наслоении бактериальной инфекции образуются очаги воспаления.
Симптомы заболевания меняют жизнь женщины: появляется бессонница, снижение работоспособности, депрессия и раздражительность.
Кольпо- и вульвоскопия
Патологические проявления заставляют пациентку обратиться к гинекологу. Доктор проводит наружный осмотр и назначает дополнительные методы диагностики:
- кольпо- и вульвоскопия – осмотр слизистых оболочек влагалища и шейки матки под микроскопом. Данный метод позволяет исключить злокачественные новообразования;
- Шиллер-тест – окрашивание очага поражения раствором йода, участки лейкоплакии не закрашиваются и четко видны;
- мазок на микрофлору и онкоцитологию;
- биопсия – взятие образца пораженной ткани и обследование его под микроскопом. Самый точный метод диагностики лейкоплакии.
Дифференциальная диагностика проводится с сифилисом, кондиломами, папилломами, витилиго, нейродермитами, половым зудом, сахарным диабетом и др.
Лечение патологии
Терапия заболевания комплексная. Она включает в себя лекарственную помощь, физиолечение, диету, консультацию психотерапевта по требованию. Выбор методики осуществляют, основываясь на возраст пациентки, степень поражения и анамнез.
- Гормональные мази с гидрокортизоном или преднизолоном наносят на пораженные участки дважды в день в течение 1-2 недель.
- Гормональные препараты внутрь: эстраген-гестагенные (КОК) или эстрогены и андрогены. Такие лекарственные средства подбираются строго индивидуально. Некоторые из них: Жанин, Норколут, Логест, Три-Мерси.
- Противозудные мази местно применяются не более недели: Акридерм, Белодерм, Тридерм.
- Антигистаминные лекарственные средства можно употреблять и внутрь: Супрастин, Кларитин, Фенкарол.
- Если все перечисленное выше не купирует зуд и жжение, назначают новокаиновую блокаду (в условиях поликлиники или стационара).
- Мази или свечи с антибиотиками и антисептиками снимают воспаление, их назначают, если есть сопутствующая патологическая микрофлора: Банеоцин, Полижинакс, Эльжина, Пимафукорт.
- По рекомендации психотерапевта возможно использовать седативные препараты и транквилизаторы для лечения бессонницы и раздражительности.
- Комплексные витамины и микроэлементы в течение 2-3месяцев.
Физиолечение включает в себя ультрафонофорез лекарственными препаратами, бальнеотерапию и оксигенотерапию.
Если все перечисленное выше лечение не помогает, прибегают к хирургическому лечению. Для единичных участков лейкоплакии применяют:
- криодеструкцию – разрушение очагов жидким азотом;
- лазеротерапию – испарение их с помощью лазера;
- радионож или скальпель – радикальное иссечение пораженных участков.
Если поражение наружных половых органов обширное, прибегают к экстирпации вульвы. Такую операцию выполняют, используя обычный скальпель и радионож.
Общие правила поведения женщины при лейкоплакии:
- подмываться нужно теплой водой без мыла, можно использовать отвары успокаивающих трав (ромашка, календула);
- нижнее белье должно быть из натуральных тканей;
- во время сна лучше укрываться легким одеялом;
- не принимать горячие ванны;
- заниматься лечебной физкультурой;
- совершать прогулки на свежем воздухе;
- на время лечения отказаться от сауны, бассейна и пр.
Диета при лейкоплакии включает в себя нежирные сорта мяса и рыбы, молочные продукты, овощи и крупы. Нужно полностью исключить жареное, соленое, пряное, а также алкоголя. Употребляйте достаточное количество жидкости (не меньше 2 л в день).
Пациентки с лейкоплакией наблюдаются не только у гинеколога, но и у онколога. Обязательно нужно проходить осмотр у доктора не реже 2 раз в год, сдавать анализы и цитологию.
Прогноз
Прогноз при начальной форме лейкоплакии считается благоприятным. Такой вид заболевания часто подвергается регрессии. А вот с веррукозной и эрозивной формой все гораздо сложнее.
Они очень часто малигнизируются (приводят к раку). Потому очень важно как можно раньше обнаружить патологические симптомы и начать лечение болезни.
Источник: http://xn—-btbfgpcpblyt3f.xn--p1ai/lejkoplakiya-naruzhnyx-polovyx-organov-u-zhenshhiny/